I44.3 Другая и неуточненная предсердно-желудочковая блокада, МКБ-10
Отредактировано: 08.07.2025
Атриовентрикулярная блокада
Определение и классификация
Атриовентрикулярная блокада (АВ-блокада) — состояние, для которого характерно полное или частичное нарушение проведения электрических импульсов от предсердий к желудочкам.
В зависимости от выраженности нарушения атриовентрикулярной проводимости выделяют 3 степени АВ-блокады [1]:
1. I степени — характеризуется замедлением проведения импульса от предсердий к желудочкам с проведением каждого предсердного импульса.
2. II степени — приводит к периодическому прерыванию проведения импульсов от предсердий к желудочкам. Выделяют несколько типов:
- Мобитц I — в этом случае блокирование проведения импульсов от предсердий к желудочкам сочетается с предшествующим прогрессирующим замедлением атриовентрикулярной проводимости (периодика Самойлова — Венкебаха);
- Мобитц II — нарушение проведения импульса от предсердий к желудочкам происходит без предшествующего замедления проведения импульса;
- АВ-блокада 2:1 — блокирование каждого второго импульса, поступающего от предсердий к желудочкам. Не может быть отнесена к типу Мобитц I или II, так как при выпадении каждого второго желудочкового сокращения невозможно оценить длительность атриовентрикулярного проведения в динамике;
- АВ-блокада высокой степени (далеко зашедшая) — блокирование двух или более предсердных импульсов подряд.
3. III степени (полная поперечная) — характеризуется полной блокадой проведения предсердных импульсов на желудочки с развитием предсердно-желудочковой диссоциации. При этом отсутствует согласованное сокращение предсердий и желудочков. В результате возникает регулярный замещающий ритм из участков проводящей системы вблизи атриовентрикулярного узла или пучка Гиса либо происходит желудочковая асистолия.
Этиология и патогенез
К развитию патологии могут привести эндогенные (внутренние) и экзогенные (внешние) факторы [1].
Эндогенные факторы вызывают прямое повреждение атриовентрикулярного соединения. К ним относятся:
1. Органическая сердечно-сосудистая патология;
- идиопатическая дегенерация проводящей системы сердца:
; ; ; - болезнь Ленегра — первичная изолированная фиброзная склеродегенерация проводящей системы. Чаще всего встречается у молодых людей (<60 лет);
; ; ; - болезнь Лева — прогрессирующий склероз и обызвествление волокнистых структур в левых отделах сердца (кольцо митрального клапана, мембранозная часть межжелудочковой перегородки, основание клапана аорты). Состояние характерно для пациентов старшей возрастной группы (>70 лет);
- ишемия миокарда:
; ; ; - острая (например, инфаркт миокарда);
; ; ; - хроническая (например, ишемическая болезнь сердца);
- миокардит;
- инфильтративные процессы (амилоидоз, саркоидоз, гемохроматоз);
- системные заболевания соединительной ткани (системная склеродермия);
- лимфогранулематоз и другие лимфомы (например, первичная лимфома сердца).
2. Хирургическая травма проводящей системы сердца:
- протезирование аортального/митрального клапана;
- транскатетерная имплантация аортального клапана;
- закрытие дефекта межжелудочковой перегородки;
- радиочастотная аблация при наджелудочковых и желудочковых аритмиях.
3. Инфекционные заболевания:
- инфекционный эндокардит (при формировании перивальвулярного абсцесса);
- лайм-кардит (поражение сердечно-сосудистой системы при болезни Лайма);
- острая ревматическая лихорадка;
- болезнь Шагаса;
- токсоплазмоз.
4. Нервно-мышечные заболевания:
- миотоническая дистрофия;
- синдром Кернса — Сейра;
- мышечная дистрофия Эрба — Рота;
- перонеальная мышечная атрофия (болезнь Шарко — Мари — Тута).
Экзогенные факторы способны нарушать атриовентрикулярную проводимость, не вызывая органического поражения атриовентрикулярного соединения. К наиболее частым внешним причинам можно отнести следующие:
1. Чрезмерная активация блуждающего нерва — как внезапная рефлекторная (например, при интубации), так и длительно существующая (например, при высоком уровне физической подготовки). Вегетативные АВ-блокады нередко характеризуются благоприятным прогнозом и бессимптомным течением.
2. Воздействие лекарственных препаратов, угнетающих проводящую систему сердца:
- β-адреноблокаторов;
- недигидропиридиновых блокаторов кальциевых каналов (верапамил, дилтиазем);
- дигоксина;
- антиаритмиков I и III класса.
3. Эндокринные факторы:
- гипо- или гипертиреоз;
- гипокортицизм.
4. Метаболические факторы:
- гипер- или гипокалиемия;
- метаболический ацидоз.
5. Токсические факторы:
- отравление монооксидом углерода;
- отравление цианидами.
Блокада возникает в результате нарушения проведения электрического импульса в любом месте атриовентрикулярной проводящей системы, включая:
- атриовентрикулярный узел (АВ-узел),
- пучок Гиса,
- левую и правую ножки пучка Гиса.
Чем дистальнее нарушается проведение импульса от предсердий к желудочкам, тем хуже прогноз у пациента [2]:
- при АВ-блокаде I степени и II степени типа Мобитц I импульс блокируется на уровне атриовентрикулярного узла, при этом риск развития полной блокады остается низким;
- АВ-блокада II степени типа Мобитц II и далеко зашедшая АВ-блокада характеризуются нарушением проведения импульса ниже уровня атриовентрикулярного узла (инфранодально). В таком случае риск развития полной АВ-блокады около 50%.
Клиническая картина
Может проявляться как полным отсутствием симптомов, так и развитием ;сердечной недостаточности, синкопальных состояний, ;внезапной сердечной смерти.
АВ-блокада I степени обычно протекает бессимптомно. Однако в том случае, если она значительно выражена (при интервале PR >300 мс), может развиться синдром псевдокардиостимулятора. Патофизиологической основой состояния является одновременная систола предсердий и желудочков. В результате этого происходит проталкивание крови в сторону закрытых атриовентрикулярных клапанов, а затем повышение давления в полостях предсердий. В таком случае больные могут жаловаться на одышку, усталость, утомляемость и дискомфорт при физических нагрузках.
АВ-блокада II и III степеней ;чаще всего манифестируют в виде брадикардии, а также симптомов, вызванных гипоперфузией органов [3]. Пациенты предъявляют такие же жалобы, как при синдроме слабости синусового узла:
- повышенная утомляемость,
- раздражительность,
- слабость,
- вялость,
- сонливость,
- апатия,
- нарушение памяти,
- сложность концентрации внимания.
При выраженной АВ-блокаде внезапно развившийся дефицит кровоснабжения головного мозга может привести к появлению следующих симптомов:
- головокружение,
- внезапная слабость,
- спутанность сознания,
- пресинкопальное состояние,
- синкопе.
Возникновение длительных пауз без замещающего (выскальзывающего) ритма может приводить к следующим состояниям [4]:
- приступ Морганьи — Эдамса — Стокса — внезапная непродолжительная (несколько секунд) потеря сознания, которая может сопровождаться кратковременным головокружением. Чаще всего развивается при блокаде III степени, асистолии желудочков;
- остановка сердца или внезапная сердечная смерть.
Диагностика
Основные задачи диагностики:
- подтверждение связи имеющейся клинической симптоматики с брадикардией (выявление клинико-электрокардиографической корреляции);
- определение уровня блокады.
Для этого проводят следующие исследования:
- стандартная электрокардиография (ЭКГ);
- длительная регистрация электрокардиограммы;
- внутрисердечное электрофизиологическое исследование сердца.
Стандартная электрокардиография
Пациентам с клинической симптоматикой брадиаритмий ЭКГ в покое с использованием 12 стандартных отведений показано в качестве первой линии диагностики [5]. Стандартная ЭКГ наиболее информативна при постоянной блокаде, в то время как преходящие (интермиттирующие) формы заболевания могут быть верифицированы только при длительном мониторировании.
ЭКГ позволяет оценить степень и, в ряде случаев, уровень нарушения:
- при блокировании проведения импульса на уровне атриовентрикулярного узла комплексы QRS будут узкими (<0,12 c);
- если проведение импульса блокируется ниже уровня атриовентрикулярного узла (инфранодально), комплексы QRS будут расширенными (>0,12 с) из-за нарушения внутрижелудочковой проводимости.
ЭКГ-признаки
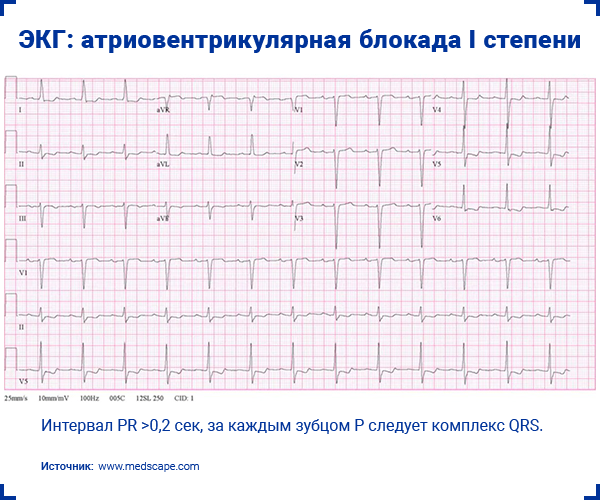
1. Атриовентрикулярная блокада I степени
- Постоянная длительность интервала PR >200 мс.
- Регулярный ритм.
- За каждым зубцом P следует нормальный комплекс QRS.
2. Атриовентрикулярная блокада II степени
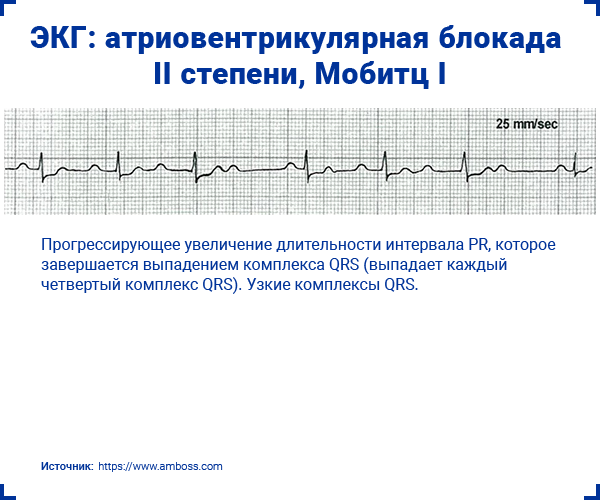
2.1. Мобитц I
- Прогрессирующее увеличение длительности интервала PR, которое завершается выпадением комплекса QRS.
- Нерегулярный ритм.
- Узкие комплексы QRS (<0,12 с).
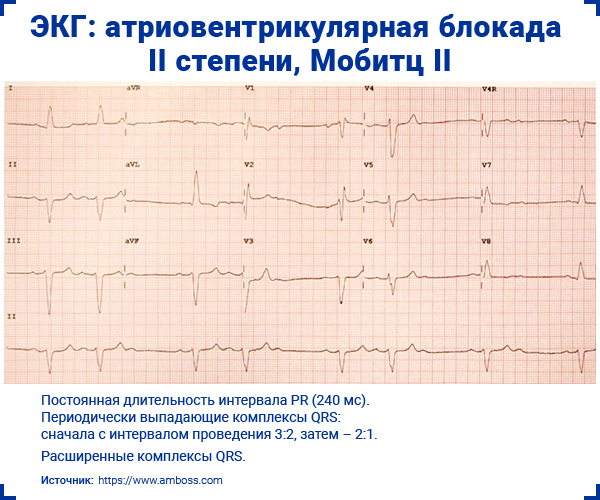
2.2. Мобитц II
- Постоянная длительность интервала PR.
- Периодически выпадающие комплексы QRS (непроведенные зубцы P), нередко с регулярным интервалом проведения, например:
; ; ; ; ; - АВ-блокада 3:2 (от предсердий к желудочкам проводится 2 импульса из 3 => соотношение зубцов P к зубцам QRS определяется как 3:2).
; ; ; ; ; - АВ-блокада 4:3 (от предсердий к желудочкам проводится 3 импульса из 4 => соотношение зубцов P к зубцам QRS определяется как 4:3).
- Нерегулярный ритм.
- Широкие комплексы QRS (>0,12 с).
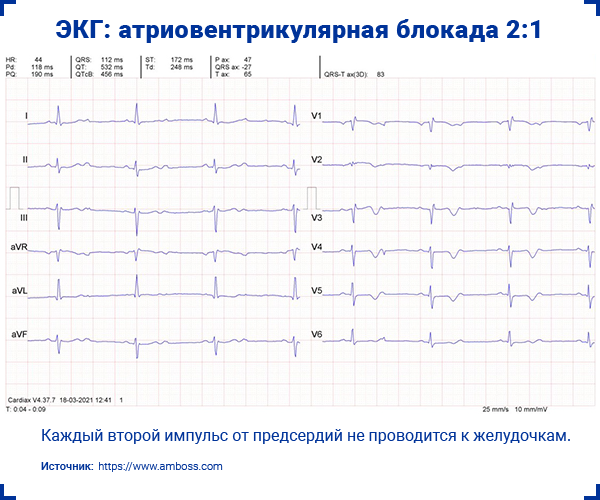
2.3. Атриовентрикулярная блокада 2:1
- Постоянная длительность интервала PR.
- Каждый второй импульс от предсердий не проводится к желудочкам.
- Регулярный ритм.
- Ширина комплекса QRS зависит от уровня блокады проведения импульса.
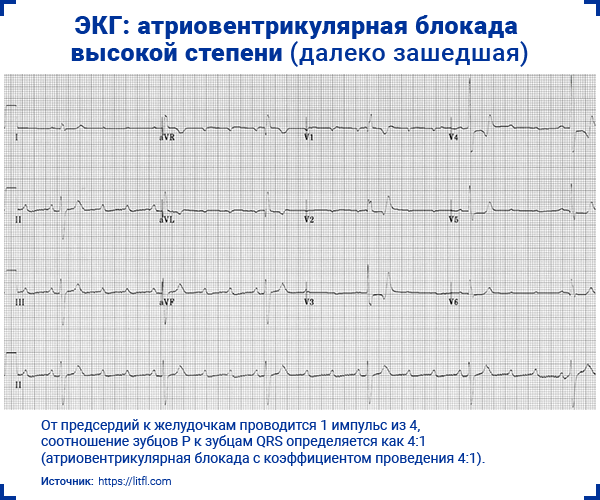
2.4. Атриовентрикулярная блокада высокой степени (далеко зашедшая)
- 2 и более импульсов подряд не проводятся от предсердий к желудочкам, например:
; ; ; ; ; - АВ-блокада 3:1 (от предсердий к желудочкам проводится 1 импульс из 3 => соотношение зубцов P к зубцам QRS определяется как 3:1).
- Чаще всего — регулярный ритм.
- Широкие комплексы QRS (>0,12 с).
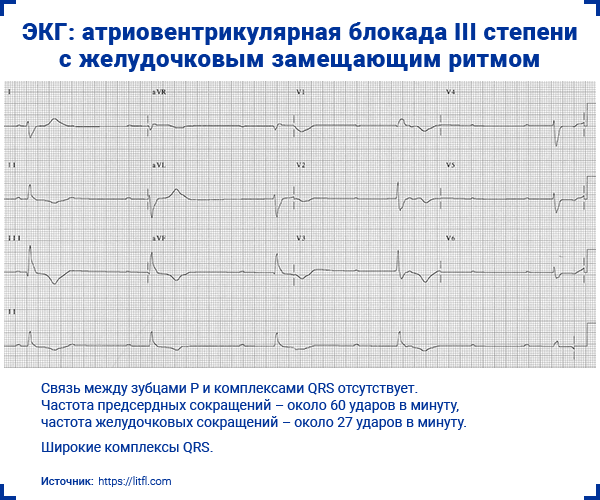
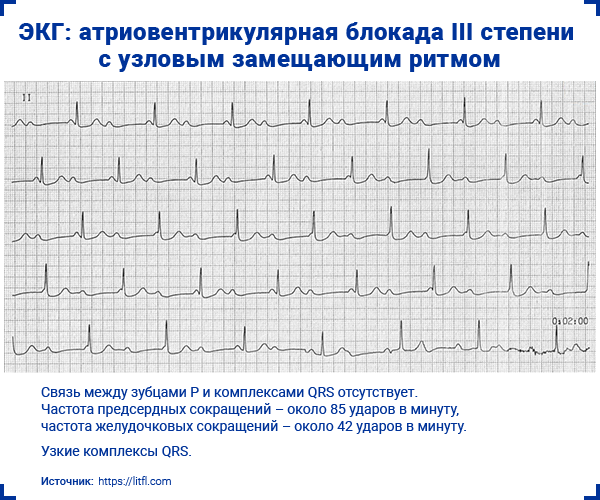
3. Атриовентрикулярная блокада III степени (полная)
- Полная предсердно-желудочковая диссоциация — нет связи между зубцами P и комплексами QRS.
- Чаще всего — регулярный замещающий ритм.
- Морфология комплексов QRS зависит от уровня блокады и вида замещающего ритма:
; ; ; ; ; - Для желудочкового замещающего ритма характерна ЧСС 20–40 ударов в минуту и широкие комплексы QRS (>0,12 с).
; ; ; ; ;- На узловой замещающий ритм указывают ЧСС 40–60 ударов в минуту и узкие комплексы QRS (<0,12 с).
Длительная регистрация электрокардиограммы
Позволяет зафиксировать эпизоды преходящей блокады, а также ее связь с приемом лекарственных препаратов, физической нагрузкой и другими факторами. В зависимости от частоты возникновения симптомов, ассоциированных с брадиаритмией, рекомендованы режимы длительного мониторирования ЭКГ, представленные в таблице ниже.

Для дифференцировки уровня патологии можно использовать следующие приемы [1]:
1. Вагусные пробы (например, массаж каротидного синуса). При них блокада на уровне атриовентрикулярного узла усиливается, в то время как инфранодальная блокада может ослабевать.
2. Проба с физической нагрузкой, а также введение атропина приводят к ослаблению вагус-опосредованных влияний. В результате улучшается проводимость на уровне атриовентрикулярного узла, усиливается блокада в дистальных отделах проводящей системы.
Электрофизиологическое исследование сердца
Внутрисердечное электрофизиологическое исследование (ЭФИ) — инвазивная катетерная процедура, которая может использоваться для диагностики нарушений сердечного ритма, проводимости, оценки потенциальной индуцируемости тахиаритмий.
При наличии патологии ЭФИ позволяет определить ее уровень. Это важно, чтобы решить, нужно ли ему устанавливать постоянный кардиостимулятор.
Показания к проведению ЭФИ при блокаде [6]:
- синкопальные и пресинкопальные состояния, если подозревается блокада в системе Гиса — Пуркинье как причина симптомов, однако она не доказана при регистрации ЭКГ;
- АВ-блокада II или III степени, если был имплантирован стимулятор, однако при этом остаются синкопальные и пресинкопальные состояния, вызванные желудочковой аритмией;
- АВ-блокада II или III степени, если знание уровня и/или механизма блокады может помочь в подборе методов лечения или оценке прогноза;
- скрытая узловая экстрасистолия, которая подозревается как причина II или III степени АВ-блокады.
При ЭФИ регистрируются следующие показатели:
- интервал AH — интервал между зубцами деполяризации предсердий и пучка Гиса, позволяющий оценить время проведения импульса в атриовентрикулярном узле;
- спайк пучка Гиса (потенциал H) — используется для определения времени проведения импульса по пучку Гиса;
- интервал HV — интервал между зубцами деполяризации пучка Гиса и желудочков, по которому можно оценить время проведения в системе Гиса — Пуркинье.
По результатам ЭФИ определяется уровень АВ-блокады:
- проксимальная (супрагисовая) — диагностируется при удлинении AH-интервала;
- медиальная (интрагисиальная) — характеризуется удлинением спайка пучка Гиса;
- дистальная (инфрагисиальная) — проявляется удлинением HV-интервала.
Дополнительные методы диагностики
В основном направлены на выявление состояния, ставшего причиной нарушения. К ним относятся лабораторные, визуализирующие методы исследования (ЭхоКГ, МРТ), полисомнография и др.
Лечение
Выделяют неотложные мероприятия [1, 7], которые проводятся при появлении признаков нестабильной гемодинамики, и плановое лечение больных с наличием симптомов брадикардии.
Неотложное лечение
Проводится при наличии признаков гемодинамической нестабильности, к которым относятся:
- остро возникшее нарушение сознания;
- стенокардия;
- острая сердечная недостаточность (отек легких);
- гипотензия (систолическое АД <90 мм рт. ст.);
- признаки шока.
Неотложные мероприятия включают медикаментозную терапию и временную электрокардиостимуляцию (ЭКС).
Медикаментозная терапия
В качестве препарата первой линии назначается атропин, который рекомендуется вводить немедленно внутривенно.
Если после введения атропина сохраняется гипотензия, можно рассмотреть внутривенное введение:
Кроме того, при сердечной недостаточности с низкой фракцией выброса можно рассмотреть внутривенное введение добутамина.
Временная ЭКС
Ее применяют при невосприимчивости к медикаментозной терапии. Проводится до момента устранения брадикардии или установки постоянного электрокардиостимулятора.
Она может быть осуществлена:
- чрескожно,
- через чреспищеводный доступ,
- путем введения трансвенозного электрода или катетера для стимуляции.
Лечение брадикардии, ассоциированной с гемодинамической нестабильностью, обычно включает стимуляцию правого желудочка из-за легкости трансвенозного доступа.
Плановое лечение
Проводят при отсутствии признаков гемодинамической нестабильности.
Основные направления лечения:
- устранение обратимых причин;
- постоянная ЭКС.
Устранение обратимых причин
Этиотропная терапия направлена на устранение потенциальных триггеров нарушения атриовентрикулярной проводимости и включает:
- лечение сердечно-сосудистых заболеваний (острой/хронической ишемии миокарда, миокардита и др.);
- отмену лекарственных препаратов, вызывающих АВ-блокаду (β-адреноблокаторов, недигидропиридиновых блокаторов кальциевых каналов, дигоксина и др.);
- коррекцию электролитных нарушений;
- лечение гипо- или гипертиреоза и др.
Постоянная ЭКС ;
Основной метод лечения хронических брадикардий, нарушений проводимости — постоянная ЭКС сердца с помощью имплантируемых кардиостимуляторов [1, 8].
В настоящее время в международной практике используется пятибуквенный номенклатурный код ЭКС — NBG-NASPE/BPEG.
Вид и режим электрокардиостимуляторов обозначается первыми тремя буквами кода (например, AAI, DDD, VVI), а буква R (IV позиция) используется для обозначения программируемых электрокардиостимуляторов с функцией частотной адаптации сердечного ритма* (например, AAIR, DDDR, VVIR).
* Частотная адаптация (модуляция) ритма — способность устройства увеличивать или уменьшать частоту стимуляции в пределах запрограммированных величин при активации сенсора нагрузок во время нарастания или прекращения физической активности пациента.

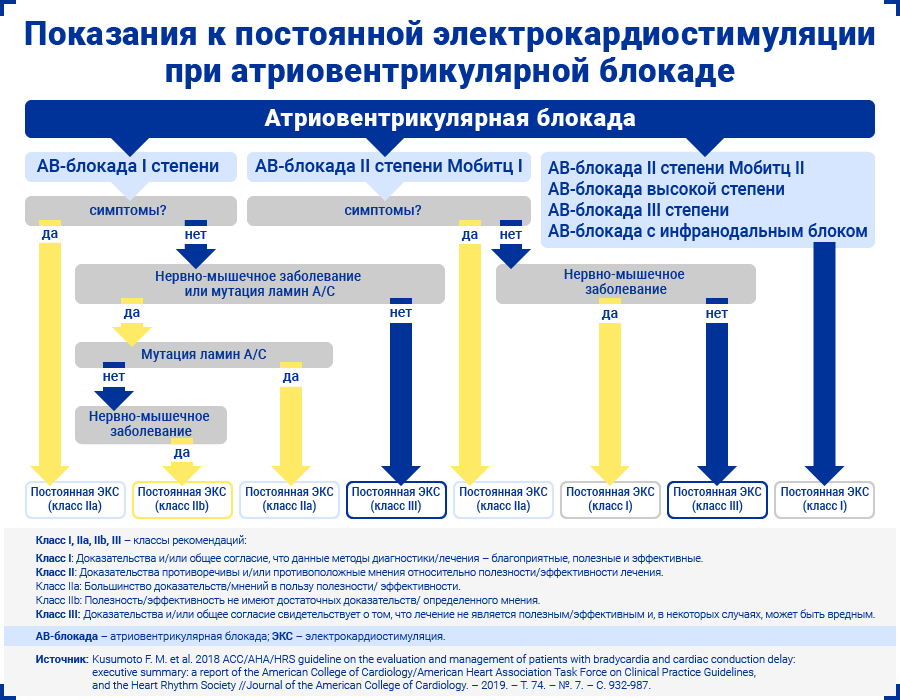
Показания к постоянной ЭКС — симптомы, обусловленные брадикардией (например, синкопальные состояния), в сочетании с причинами АВ-блокады, которые невозможно устранить.
В отличие от дисфункции синусового узла, постоянная ЭКС показана даже бессимптомным пациентам при АВ-блокадах высокого риска:
- АВ-блокада II степени типа Мобитц ΙΙ;
- АВ-блокада 2:1 с инфранодальным блоком проведения импульса (блокада проведения импульса ниже уровня атриовентрикулярного узла);
- АВ-блокада высокой степени (далеко зашедшая);
- АВ-блокада III степени.
В этих случаях постоянная ЭКС предотвращает риск развития полной блокады сердца, а также ассоциированных с ней жизнеугрожающих состояний.
При бессимптомной АВ-блокаде низкого риска (I степени, II степени типа Мобитц I, 2:1 с блоком проведения на уровне атриовентрикулярного узла) также показана постоянная ЭКС в следующих ситуациях:
- нейромышечное заболевание либо мутация в гене, кодирующем ламин A/C;
- наличие признаков инфранодальной блокады (расширение комплекса QRS или удлинение интервала HV на ЭФИ).
Постоянная ЭКС рекомендована в таких случаях из-за высокого риска прогрессирования нарушений атриовентрикулярной проводимости.
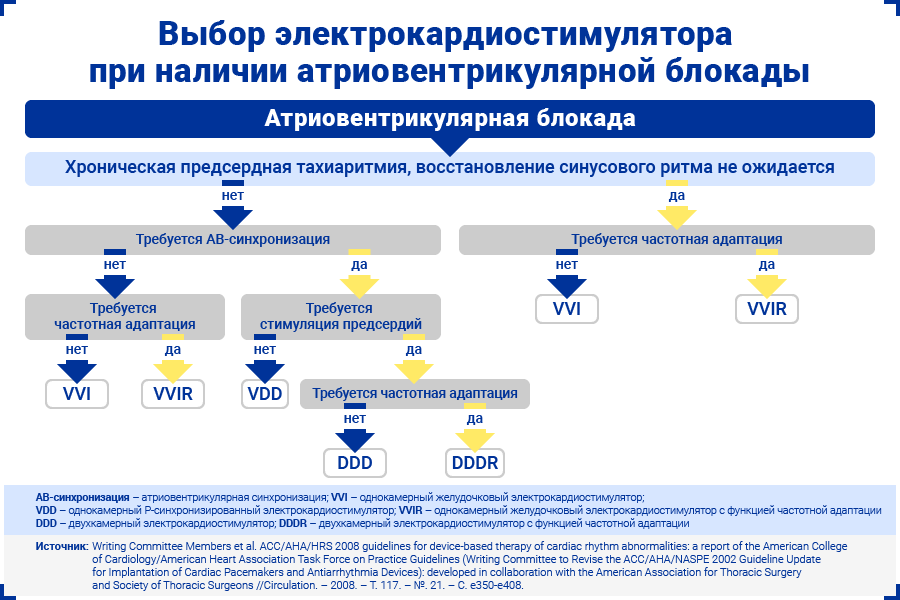
Всем пациентам с АВ-блокадой необходима желудочковая ЭКС. Более физиологичными считаются режимы электрокардиостимуляторов, при которых сохранена атриовентрикулярная синхронизация.
Для сохранения атриовентрикулярной синхронизации рекомендуется двухкамерная ЭКС (DDD). При необходимости может быть установлен электрокардиостимулятор с функцией частотной адаптации (DDDR).
Под режимом стимуляции DDD понимают:
- стимуляцию как предсердий, так и желудочков (D);
- электрокардиостимулятором воспринимаются спонтанные биоэлектрические сигналы из двух камер — предсердий и желудочков (D);
- имеется комбинированный механизм управления работой электрокардиостимулятора — ингибирующий и триггерный (D). Если частота спонтанного предсердного ритма ниже установленного значения базовой частоты стимуляции, наносится стимулирующий импульс на предсердия (ингибирующий механизм). За предсердной стимуляцией следует предсердно-индуцированная желудочковая стимуляция (триггерный механизм).
Для сохранения атриовентрикулярной синхронизации можно также рассмотреть однокамерную Р-синхронизированную ЭКС (VDD).
Под режимом стимуляции VDD понимают:
- однокамерную стимуляцию желудочков (V);
- электрокардиостимулятором воспринимаются спонтанные биоэлектрические сигналы из двух камер — предсердий и желудочков (D);
- имеется комбинированный механизм управления работой электрокардиостимулятора — ингибирующий и триггерный (D). Если частота спонтанного ритма сердца ниже установленного значения фиксированной частоты, наносится стимулирующий импульс на желудочки (ингибирующий механизм). За предсердной стимуляцией следует предсердно-индуцированная желудочковая стимуляция (триггерный механизм).
Если поддержание атриовентрикулярной синхронизации не требуется (например, при хронической фибрилляции предсердий), может быть установлен однокамерный желудочковый электрокардиостимулятор (VVI). При необходимости может быть назначен электрокардиостимулятор с функцией частотной адаптации (VVIR).
Под режимом стимуляции VVI понимают:
- однокамерную стимуляцию желудочков (V);
- электрокардиостимулятором воспринимаются спонтанные биоэлектрические сигналы из желудочков — R-волны (V);
- стимуляция осуществляется «по требованию» — при снижении частоты спонтанного ритма сердца ниже установленного значения фиксированной частоты стимуляции (I).
Желудочковая ЭКС не считается физиологичной, так как атриовентрикулярная синхронизация не сохраняется. В результате может развиваться ретроградное возбуждение предсердий и их систола при закрытых атриовентрикулярных клапанах, фибрилляция предсердий и тромбоэмболия.
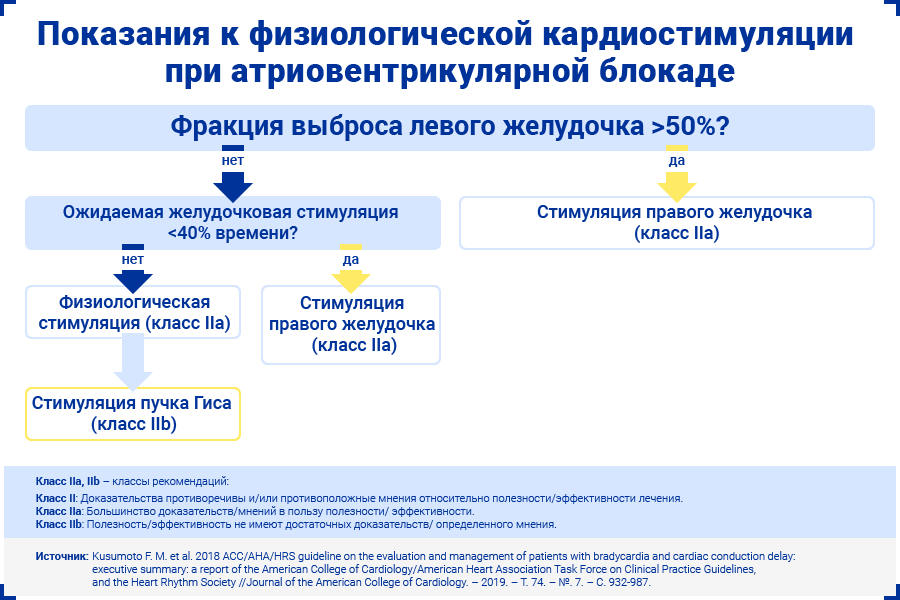
Пациентам с фракцией выброса левого желудочка 36–50% и ожидаемой желудочковой стимуляцией более 40% времени вместо стимуляции правого желудочка рекомендованы методы физиологической стимуляции:
- сердечная ресинхронизирующая терапия (бивентрикулярная стимуляция);
- стимуляция пучка Гиса.
Список литературы
- Kusumoto F. M. et al. 2018 ACC/AHA/HRS guideline on the evaluation and management of patients with bradycardia and cardiac conduction delay: executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines, and the Heart Rhythm Society //Journal of the American College of Cardiology. – 2019. – Т. 74. – №. 7. – С. 932-987.
- Olshansky B. et al. Arrhythmia Essentials E-Book. – Elsevier Health Sciences, 2016.
- Baliga R. R. et al. Practical Cardiology. – Williams &Wilkins publication, 2008.
- Abdullah A. B. M. ECG in medical practice. – Jaypee Brothers Medical Publishers, 2021.
- Ревишвили А. Ш. и др. Клинические рекомендации. Брадиаритмии и нарушения проводимости. – 2020.
- Ардашев А., Ардашев В., Стеклов В. Лечение нарушений сердечного ритма. – Litres, 2022.
- Panchal A. R. et al. Part 3: adult basic and advanced life support: 2020 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care //Circulation. – 2020. – Т. 142. – №. 16_Suppl_2. – С. S366-S468.
- Committee Members et al. ACC/AHA/NASPE 2002 guideline update for implantation of cardiac pacemakers and antiarrhythmia devices: summary article: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/NASPE Committee to Update the 1998 Pacemaker Guidelines) //Circulation. – 2002. – Т. 106. – №. 16. – С. 2145-2161.
;
Автор статьи
Статьи по теме Кардиология
- Острый инфаркт миокарда
- Акушерская тромбоэмболия
- Инфекционный эндокардит
- Миокардит
- Синдром слабости синусового узла
- Внутрижелудочковая блокада
- Митральный стеноз
- Гипертрофическая кардиомиопатия
- Желудочковая тахикардия
- Внезапная остановка сердца
- Хроническая сердечная недостаточность
- Ожирение
- Тромбоэмболия легочной артерии
Болезни в статье:
- I21 Острый инфаркт миокарда
- I25 Хроническая ишемическая болезнь сердца
- I40 Острый миокардит
- E85 Амилоидоз
- D86.8 Саркоидоз других уточненных и комбинированных локализаций
- E83.1 Нарушения обмена железа
- M34.0 Прогрессирующий системный склероз
- C81 Болезнь Ходжкина [лимфогранулематоз]
- I33.0 Острый и подострый инфекционный эндокардит
- A69.2 Болезнь Лайма
- I01 Ревматическая лихорадка с вовлечением сердца
- B57 Болезнь Шагаса
- B58 Токсоплазмоз
- G71.1 Миотонические расстройства
- G71.0 Мышечная дистрофия
- G60.0 Наследственная моторная и сенсорная невропатия
- E03.9 Гипотиреоз неуточненный
- E05 Тиреотоксикоз [гипертиреоз]
- E27.4 Другая и неуточненная недостаточность коры надпочечников
- E87.5 Гиперкалиемия
- E87.6 Гипокалиемия
- E87.2 Ацидоз
- I50.0 Застойная сердечная недостаточность
- I46.1 Внезапная сердечная смерть, так описанная
- I49.5 Синдром слабости синусового узла
- I46 Остановка сердца
Фармгруппы в статье:
Оцените статью:
- Другая неуточненная ПЖБ
Брадикардия у спортсменов: границы физиологической нормы
Насколько опасна выраженная брадикардия у спортсменов и когда она все же требует настороженности — результаты многоцентрового исследования.
Опубликовано на сайте: 26.01.26 | Обновлено на сайте: 26.01.26
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
атриовентрикулярная блокада
тяжелые нарушения проводимости AV узла (без водителя ритма), тяжелые нарушения проводимости атриовентрикулярного узла (без электрокардиостимулятора), замедление атриовентрикулярной проводимости, атриовентрикулярная блокада, нарушение атриовентрикулярной проводимости, AV блокада I-III ст., нарушениях атриовентрикулярной проводимости, сердечная блокада, атриовентрикулярная (AV) блокада различной степени, тяжелые нарушения атриовентрикулярной проводимости, вероятность нестабильного проведения по AV узлу, вероятность нестабильного проведения по атриовентрикулярному узлу, атриовентикулярная блокада сердца, нарушения атриовентрикулярной проводимости (блокады любой степени), тяжелые формы нарушений предсердно-желудочковой проводимости, которые не компенсируются водителем ритма, нарушения атриовентрикулярной проводимости, AV блокада, атриовентрикулярная блокада сердца, блокады внутрисердечной проводимости II степени (атриовентрикулярная), атриовентрикулярная блокада любой степени, атриовентрикулярная блокада высокой степени, частичная атриовентрикулярная блокада, блокады внутрисердечной проводимости III степени (атриовентрикулярная), блокада атриовентрикулярной проводимости, предсердно-желудочковая блокада, Тяжелая атриовентрикулярная блокада,




