D86 Саркоидоз, МКБ-10
- D86.0 Саркоидоз легких
- D86.1 Саркоидоз лимфатических узлов
- D86.2 Саркоидоз легких с саркоидозом лимфатических узлов
- D86.3 Саркоидоз кожи
- D86.8 Саркоидоз других уточненных и комбинированных локализаций
- D86.9 Саркоидоз неуточненный
Отредактировано: 05.11.2025
Саркоидоз
Определение
Саркоидоз – это мультисистемное воспалительное заболевание неизвестной этиологии, характеризующееся инфильтрацией органов неказеозными эпителиоидными гранулемами и наличием Т-клеточного воспалительного компонента [1].
Классификация
Классификация саркоидоза по фенотипам [1]:
- По локализации:
- Классический, с преобладанием внутригрудных (лёгочных) поражений;
- С преобладанием внелёгочных поражений;
- Генерализованный.
- По особенностям течения:
- С острым началом (синдромы Лёфгрена, Хеерфордта-Вальденстрёма и др.);
- С изначально хроническим течением;
- Рецидив;
- Саркоидоз детей в возрасте моложе 5 лет;
- Саркоидоз, рефрактерный к лечению кортикостероидами системного действия.
Обострение – реактивация процесса в течение года после завершения основного курса лечения, завершившегося полным исчезновением признаков активности и регрессией процесса.
Рецидив – это возобновление симптомов саркоидоза через 1 год после спонтанной ремиссии или окончания основного курса лечения, который завершился разрешением процесса.
Отдельные формы саркоидоза:
- Синдром Лёфгрена – вариант острого течения саркоидоза, характеризующийся сочетанием лихорадки, узловатой эритемы, артрита с преимущественным поражением голеностопных суставов и двусторонней лимфаденопатией корней легких. В 90% случаев разрешается самостоятельно.
- Синдром Хеерфордта-Вальденстрёма («увеопаротидная лихорадка») – ещё один вариант острого течения заболевания, проявляющийся увеличением околоушных слюнных желез, передним увеитом, и параличом лицевого нерва (VII пара).

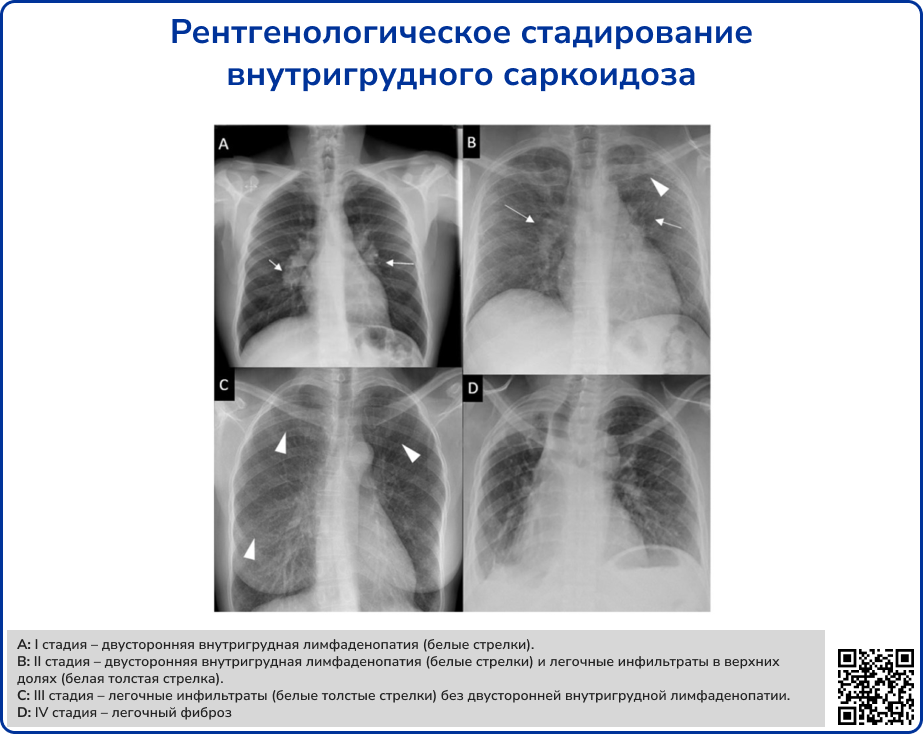
Источник: Sève P. et al. Sarcoidosis: a clinical overview from symptoms to diagnosis //Cells. – 2021. – Т. 10. – №. 4. – С. 766.
Этиология
Развитие саркоидоза обусловлено сочетанием генетической предрасположенности и воздействия факторов окружающей среды, а иногда и профессиональной деятельностью, связанной с контактом с неизвестными веществами или микробными антигенами. Считается, что нарушение регуляции иммунного ответа на один или несколько антигенов вызывает воспалительный процесс, направленный на их устранение [2].
Связь саркоидоза с воздействием факторов окружающей среды подтверждается наблюдениями за определенными группами пациентов. Заболевание выявлено у лиц, подвергавшихся воздействию плесени, инсектицидов, пыли и кремнезема. Повышенный риск также отмечен у работников сельского хозяйства, металлообрабатывающей промышленности и спасателей, участвовавших в ликвидации последствий событий 11 сентября 2001 года [3].
Генетические факторы подтверждаются семейной кластеризацией случаев саркоидоза и особенностями течения заболевания у разных расовых и этнических групп. Взаимодействие генетики и внешней среды иллюстрируется исследованием, в котором у людей с определёнными генными вариантами на 6 хромосоме риск саркоидоза увеличивался при воздействии пестицидов [4]. Также сочетание некоторых генов и курения значительно повышает риск заболевания [5].
Патогенез
Саркоидоз характеризуется гранулематозным воспалением, возникающим из-за дисрегуляции антигенного ответа на факторы окружающей среды, механизм действия которых пока не установлен, у генетически предрасположенных лиц. Основными генетическими локусами, связанными с развитием заболевания, являются гены HLA класса II и BTNL2, связанные с презентацией антигенов [6].
На ранних стадиях воспаления активируются рецепторы врождённого иммунитета, такие как Toll-подобные рецепторы, что приводит к выработке цитокинов макрофагами и другими клетками. В дальнейшем цитокины стимулируют CD4+ Т-клетки, включая их дифференцировку в Т-хэлперы 1-го типа (Th1) и 17-го типа (Th17), что стимулирует адаптивный иммунный ответ. «Классически» активированные макрофаги (провоспалительного М1-типа) рассматриваются как ключевые клетки воспалительного процесса, связанного с образованием гранулем [2].
Гранулёмы могут самостоятельно разрешаться, но у некоторых пациентов они становятся очагом фиброза – этот процесс опосредуется деятельностью М2-макрофагов («альтернативно-активированных»), которые способствуют пролиферации фибробластов. Повреждение альвеолярных стенок также усугубляется нейтрофильным воспалением, при котором выделяются коллагеназа и протеазы.
В лёгких пациентов с саркоидозом отмечается накопление активированных CD4+ Т-клеток, вырабатывающих цитокины Th1-воспалительного ответа (интерферон-γ, ИЛ-2, ФНО-α). Уровень ИЛ-12 и ИЛ-18 в бронхоальвеолярной жидкости также повышен. Т-клетки в лёгких часто экспрессируют определённые генные сегменты вариабельных областей T-клеточного рецептора, предполагая их специфическую реакцию на антигены, такие как виментин или компоненты микробов, включая Cutibacterium acnes [7,8].
Нарушения процессов аутофагии, активация метаболического пути mTORC1, а также NLRP3-инфламмасомы способствуют формированию гранулём и могут стать мишенями для новых терапевтических подходов [6].
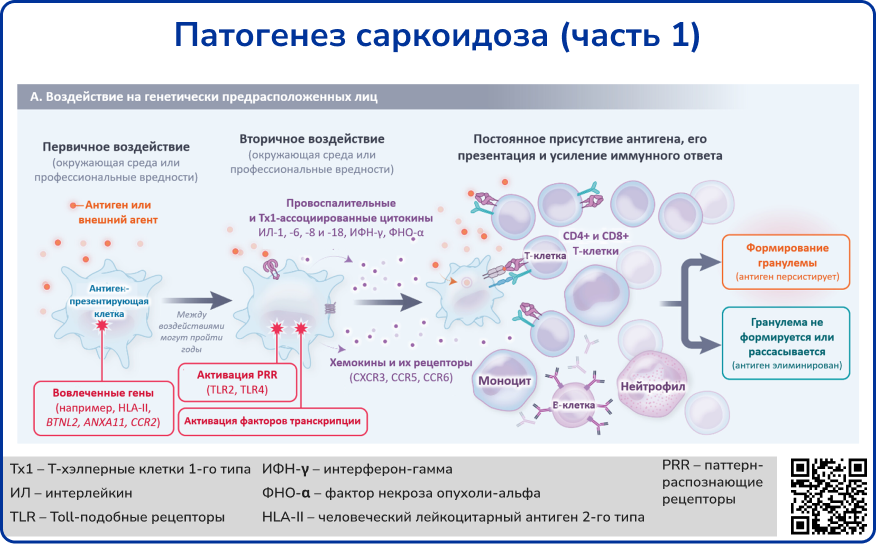
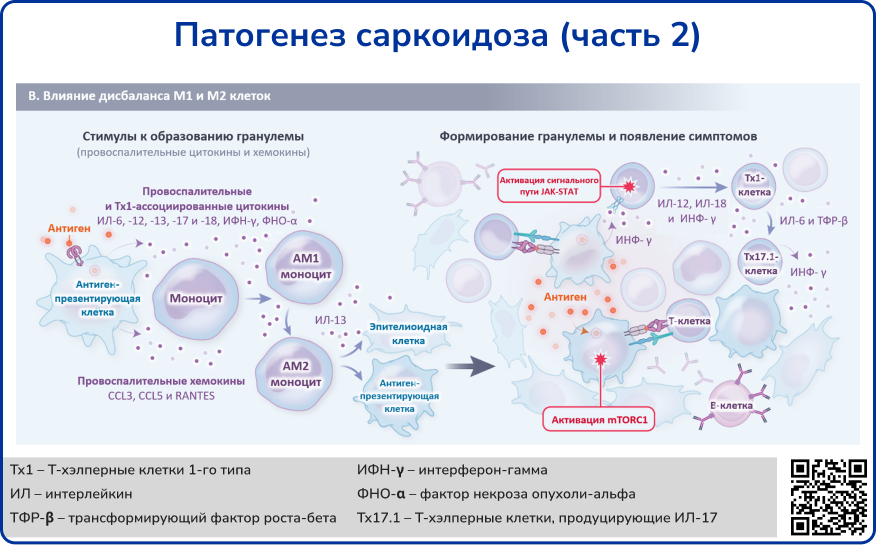
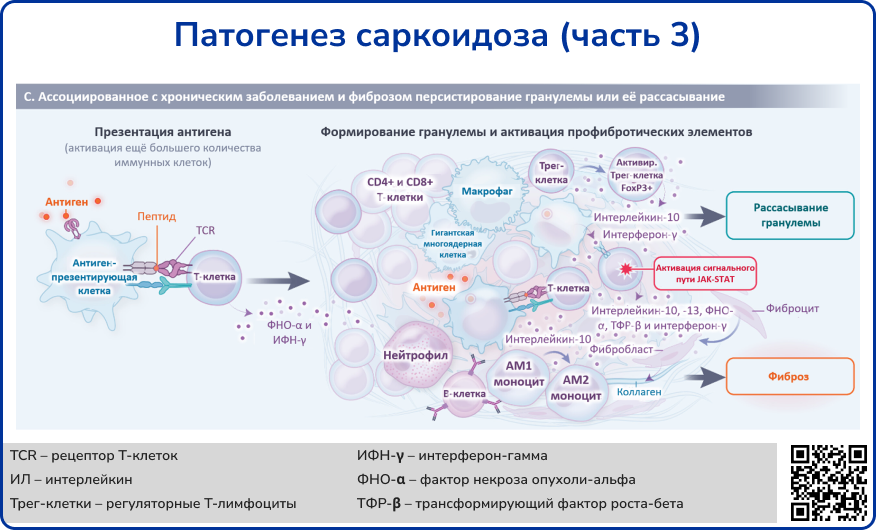
Источник: Drent M., Crouser E. D., Grunewald J. Challenges of sarcoidosis and its management //New England Journal of Medicine. – 2021. – Т. 385. – №. 11. – С. 1018-1032.
Клиническая картина
Жалобы зависят от преобладающей локализации поражения и варианта течения — острого или хронического, однако можно выделить общие симптомы, характерные для саркоидоза [1]:
- слабость,
- утомляемость,
- одышка,
- лихорадка,
- потеря веса.
Легочный саркоидоз
Легочный саркоидоз может сопровождаться следующими симптомами:
- Кашель – чаще сухой. Его причиной может быть увеличение внутригрудных лимфатических узлов или, на поздних стадиях, обширные интерстициальные изменения в лёгких или, крайне редко, поражение плевры;
- Одышка – чаще инспираторная;
- Боли и дискомфорт в грудной клетке.
Скелетно-мышечные проявления
Хронический саркоидный артрит (7%) чаще поражает голеностопные суставы, характеризуется длительным (более 3 месяцев) симметричным олиго- или полиартритом средних и крупных суставов (20%) с артралгией (40%). Изменения в мелких суставах кистей редки и требуют исключения других артритов, например, ревматоидного. Нередко ассоциирован с легочными формами саркоидоза [9].
Костный саркоидоз выявляется у 0,5-30% пациентов, чаще поражает фаланги рук и ног, реже осевой скелет, длинные кости, ребра и череп. В половине случаев костные поражения бессимптомны, но могут сопровождаться ограничением движений, отеком и болезненностью. Радиологически выявляются остеолитические, кистозные и склеротические изменения [10].
Гранулематозное поражение мышц часто бессимптомное (50-80%), симптоматическое встречается реже (1,4-2,3%) и включает узловой, острый или хронический типы миопатии. Диагностика осложняется при использовании кортикостероидов, так как стероидная миопатия ;имеет схожую клинику. Хроническая саркоидная миопатия может приводить к тяжелой инвалидности и плохо поддается лечению.
Гиперкальциемия встречается у 6-18% пациентов и чаще обусловлена эктопической продукцией кальцитриола вне почек в гранулемах. Гиперкальциурия отмечается у 20-40% пациентов и увеличивает риск нефролитиаза (10-14%) [11]. Важно исключить другие причины гиперкальциемии, включая гиперпаратиреоз и лимфомы.
Кожные проявления
Кожные поражения при саркоидозе встречаются у 10-30% пациентов. Характерны узлы, бляшки, макулопапулезные изменения, lupus pernio («ознобленная волчанка»), а также поражения рубцов, шрамов и татуировок, что делает эти участки предпочтительными для диагностической биопсии [1].
- Узловатая эритема – реактивное воспаление подкожной клетчатки, сопровождающееся септальным панникулитом с утолщением и инфильтрацией перегородок подкожно-жировой клетчатки. Для неё характерны радиальные гранулемы Мишера, однако саркоидных гранулём она не содержит, что делает её биопсию ограниченно информативной для диагностики саркоидоза.
- Lupus pernio – хроническое поражение кожи лица, чаще носа, щёк, губ и ушей. Сопровождается изменением цвета (красный, пурпурный, фиолетовый), уплотнением кожи и косметическими дефектами. Часто сочетается с лёгочным фиброзом и костными кистами, плохо поддаётся лечению.
Гистологически саркоидоз кожи характеризуется эпителиоидноклеточными гранулёмами без некроза, с гигантскими клетками Пирогова-Лангханса, что важно для дифференциальной диагностики с туберкулёзной «волчанкой».
Поражение глаз
Поражение органов зрения при саркоидозе встречается в 5-25% случаев и может привести к снижению или потере зрения. Основные проявления включают передний увеит (70-75%), который нередко входит в состав синдрома Хеерфордта-Валденстрёма, и задний увеит (25-30%). Реже отмечаются поражения конъюнктивы, склеры и радужной оболочки.
Саркоидоз зрительного нерва встречается редко и требует длительного лечения глюкокортикостероидами до достижения ремиссии. У детей младше 5 лет часто наблюдается триада: увеит, поражение кожи и артрит без вовлечения лёгких [1].
Поражение ЛОР-органов и ротовой полости
Саркоидоз ЛОР-органов и ротовой полости встречается менее чем в 1% случаев и часто выявляется случайно.
Синоназальный саркоидоз сопровождается заложенностью носа, ринореей, корками на слизистой, кровотечениями, болью и нарушением обоняния. Эндоскопически выявляют узелки и признаки хронического риносинусита, диагноз подтверждается гистологически.
Саркоидоз миндалин протекает бессимптомно с увеличением нёбных миндалин, выявляются неказеифицирующиеся гранулёмы.
Саркоидоз гортани проявляется дисфонией, кашлем, отёком и узелками, может вызвать обструкцию дыхательных путей.
Саркоидоз уха сопровождается снижением слуха, звоном в ушах или вестибулярными расстройствами. Возможно развитие сенсорноневральной или кондуктивной тугоухости.
Саркоидоз полости рта характеризуется отёком и изъязвлением слизистой, что может быть причиной обструктивного апноэ из-за нарушения проходимости дыхательных путей.
Диагноз во всех случаях требует биопсии [1].
Поражение органов желудочно-кишечного тракта, печени и селезенки
Поражение печени встречается у 80% пациентов по данным аутопсий, но клинически проявляется лишь у трети, чаще у афроамериканцев. Основные симптомы: гепатомегалия, усталость, боль в правом подреберье, зуд (5-15%), желтуха, лихорадка, потеря веса (< 5%). Часто отмечается повышение уровня щелочной фосфатазы. У 3-20% пациентов возможно развитие портальной гипертензии , связанной с гранулёмами, фиброзом или артериовенозными шунтами. Редкие осложнения включают синдром Бадда-Киари, холестатическое поражение, первичный склерозирующий холангит и механическую желтуху. Диагноз подтверждается выявлением неказеифицирующихся гранулём и исключением других заболеваний [10, 12].
Поражение селезёнки часто обнаруживается при визуализации (увеличение органа или узлы у 15% пациентов). Возможно наличие узлов (> 1 см) низкой плотности, склонных к слиянию, или кальцификатов (до 16%). Тяжёлое поражение связано с хроническим саркоидозом [13].
Увеличение абдоминальных лимфоузлов наблюдается у 30% пациентов, чаще в области печёночной воротной вены, парааортальной зоны или мезентериальных узлов. Узлы размером свыше 2 см требуют дифференциальной диагностики с лимфомой [10].
Поражение желудочно-кишечного тракта крайне редкое (0,1-1,6%). Симптомы включают боль в животе, тошноту, потерю веса, энтеропатию с потерей белка и признаки кишечной непроходимости. Диагноз требует эндоскопии и исключения болезни Крона [14].
Саркоидоз сердца
Кардиальное поражение при саркоидозе выявляется у 3-39% пациентов, а по данным аутопсий – до 47%. Наиболее часто поражаются стенки левого желудочка, межжелудочковая перегородка и проводящая система сердца (как правило, развивается атриовентрикулярная блокада). У большинства пациентов симптомы отсутствуют, но возможно появление болей в грудной клетке, одышки, перикардиального выпота и спровоцированных аритмиями обмороков.
Саркоидоз сердца чаще всего проявляется аритмиями (35,6%), дилатационной ;или рестриктивной кардиомиопатией с сердечной недостаточностью (10-20%) и редко поражением перикарда, клапанов или коронарных артерий [10].
Нейросаркоидоз
Нейросаркоидоз встречается в 5-10% случаев. Основные проявления включают поражение черепных нервов, оболочек головного мозга, гипоталамуса, а также ткани головного и спинного мозга. Возможны судорожный синдром, периферическая нейропатия и миопатия.
- Поражение черепно-мозговых нервов: при саркоидозе преобладает поражение VII (24%), II (21%), V (12%), VIII (3-10%) пар. Среди причин поражения – эпи- или периневральное гранулематозное воспаление самого нерва, либо его сдавление в результате поражения лептоменингеального отдела. Паралич лицевого нерва обычно односторонний, но в 30% случаев могут поражаться обе стороны одновременно. Прогноз обычно хороший: полное выздоровление наблюдается примерно у 90% пациентов, получающих кортикостероиды [15].
- Поражение менингеальных оболочек: менингеальные симптомы наблюдаются у 10-20% пациентов с нейросаркоидозом. Наиболее тяжелый вариант – лептоменингеальное поражение с развитием гидроцефалии и разрушением вещества головного мозга.
- Поражение головного мозга: у пациентов могут выявляться как одиночные, так и множественные образования, обуславливающие возникновение судорог, очаговые неврологические дефициты или повышение внутричерепного давления. Нередко требуется проводить дифференциальную диагностику с рассеянным склерозом [10].
Поражение почек
Гранулематозный интерстициальный нефрит ;– классическая форма поражения почек при саркоидозе, выявляемая у 0,7-4,3% пациентов по данным клинических исследований и до 13% по данным аутопсий. Клинически проявляется нарушением функции почек с минимальными изменениями в анализе мочи: микрогематурией (21,7%), асептической лейкоцитурией (28,7%) и умеренной протеинурией (66%). У большинства пациентов поражение почек сочетается с саркоидозом других органов, гиперкальцемией и лихорадкой [16].
Гранулематозный нефрит не является специфическим для саркоидоза, поскольку схожие изменения могут вызывать туберкулёз, микобактериальные и грибковые инфекции, реакции на инородные тела, воспалительные заболевания и лекарственные аллергии [10].
Саркоидоз также может приводить к нефрокальцинозу и нефролитиазу из-за гиперкальцемии и гиперкальциурии, а также к редким формам гломерулопатий (мембранозная нефропатия, сегментарный гломерулосклероз, IgA-нефропатия) [17].
Диагностика
Диагноз саркоидоза основывается на жалобах, клинических проявлениях и гистологической верификации. Другие методы диагностики, как правило, применяются с целью дифференциальной диагностики и оценки распространенности процесса.
Физикальное обследование
Характерные находки при саркоидозе [1]:
- кожные изменения, особенно в области татуировок и рубцов,
- лимфаденопатия,
- саркоиды Дарье-Русси – подкожные болезненные уплотнения,
- увеит, эписклерит,
- гепато-, спленомегалия,
- симптомы дыхательной и легочно-сердечной недостаточности (при выраженном пневмофиброзе).
Лабораторная диагностика
Необходимо оценить следующие лабораторные параметры:
- Уровень ангиотензин-превращающего фермента (АПФ): клинически значимым для первичной диагностики саркоидоза является увеличение активности АПФ более 150% от верхней границы возрастной нормы (29-112 Ед – для детей, 2-70 Ед – для лиц старше 18 лет) [1].
- Признаки активности процесса: гиперкальциемия, гиперкальциурия, повышение уровня С-реактивного белка; лимфопения и моноцитоз как маркеры активности хронического процесса.
- Признаки поражения других органов – оценка функции почек (общий клинический анализ мочи, определение уровня креатинина и мочевины в крови, расчет скорости клубочковой фильтрации) при первичной диагностике и не реже одного раза в полгода при динамическом наблюдении.
Дифференциальная диагностика с другими заболеваниями включает:
- Определение уровней иммуноглобулинов – для исключения иммунодефицитных состояний, сопровождающихся образованием гранулем;
- Внутрикожная проба с туберкулезным аллергеном, IGRA-тесты.
Инструментальные методы диагностики
Прицельная рентгенография органов грудной клетки выполняется при первичной диагностике и в дальнейшем при динамическом наблюдении.
Спиральная компьютерная томография (СКТ) используется при выявлении изменений при рентгенологическом исследовании, а также у пациентов с длительным кашлем и одышкой, не имеющих диагностированной причины.
Позитронная эмисионная томография с туморотропным РФП применяется для уточнения локализации процесса и дифференциальной диагностики с лимфопролиферативными заболеваниями и новообразованиями.
При подозрении на генерализованный или внелегочный саркоидоз дополнительно используют следующие методы исследования:
- УЗИ органов брюшной полости,
- МРТ головного мозга, сердца и магистральных сосудов,
- ЭКГ и ЭхоКГ,
- рентгенография конечностей (при подозрении на их поражение),
- МРТ костей,
- МРТ мягких тканей.
Функциональная диагностика
Спирометрия проводится для оценки дыхательных объемов и потоков (ФЖЕЛ, ОФВ1 и ОФВ1/ФЖЕЛ). Ключевым показателем является ФЖЕЛ. Целесообразно дополнительное измерение диффузионной способности легких по оксиду углерода (DLCO), поскольку этот показатель важен для определения тактики лечения и оценки эффективности терапии. Спирометрия проводится не реже 1 раза в 3 месяца в активной фазе заболевания и ежегодно при дальнейшем наблюдении.
Оценка газообмена проводится с использованием пульсоксиметрии в покое и во время 6-минутного теста и рекомендовано на всех этапах диагностики и наблюдения.
Эргоспирометрия выполняется для оценки толерантности к физической нагрузке. У пациентов с саркоидозом отмечается снижение VO2max на 20-30%, вне зависимости от показателей функции внешнего дыхания, что может быть связано с гиповентиляцией, развившейся в результате мышечной слабости или нарушений центральной нервной регуляции.
Электрокардиография (ЭКГ) проводится всем пациентам при первичном обследовании, а при выявлении нарушений ритма назначается холтеровское мониторирование.
Гистологическое исследование
В диагностическом поиске важное значение имеет обнаружение характерных признаков саркоидного поражения [6]:
- эпителиоидные гранулемы без очагов некроза,
- гигантские многоядерные клетки Пирогова-Лангханса,
- белково-кальциевые (тельца Шауманна) и астероидные включения в цитоплазме гигантских клеток.
Диагностический алгоритм
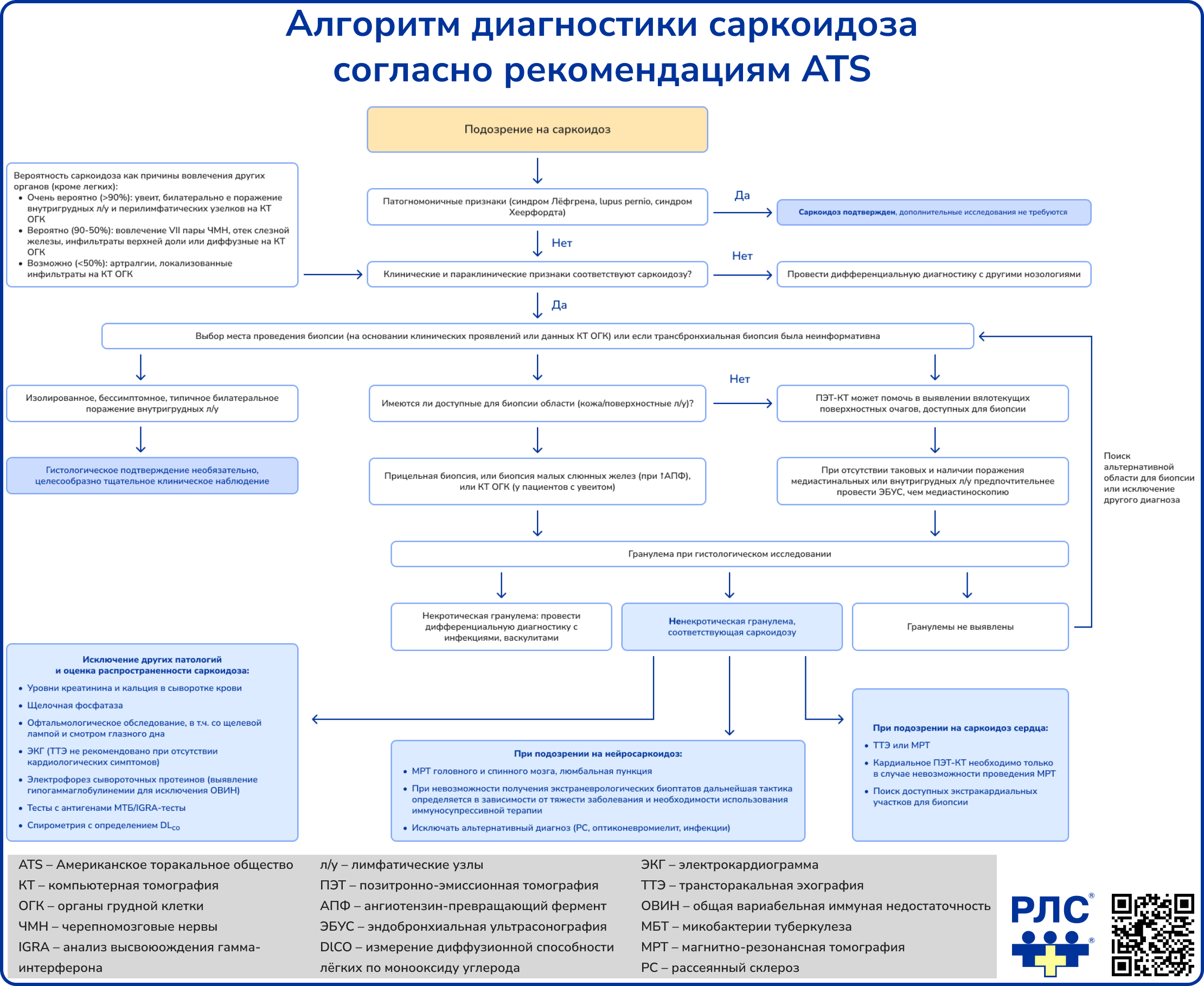
Источник: Sève P. et al. Sarcoidosis: a clinical overview from symptoms to diagnosis //Cells. – 2021. – Т. 10. – №. 4. – С. 766.
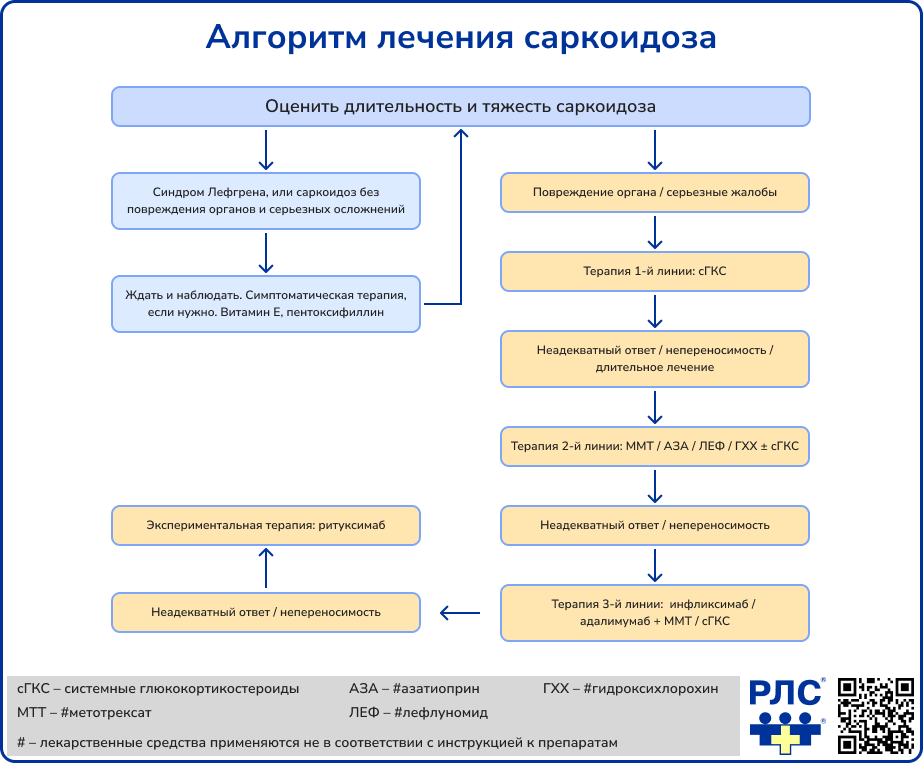
Лечение
Основные классы препаратов, используемых для лечения саркоидоза [1]:
- Системные кортикостероиды (метилпреднизолон, преднизолон);
- Антиметаболиты (метотрексат);
- Иммунодепрессанты (азатиоприн, лефлуномид, микофенолата мофетил, циклофосфамид, хлорохин и гидроксихлорохин);
- Ингибиторы ФНО-α (инфликсимаб, адалимумаб);
- Нестероидные противовоспалительные и противоревматические препараты;
- Антифибротические препараты (нинтеданиб);
- Витамины (альфа-токоферола ацетат).
Системные кортикостероиды (СГКС) – препараты первой линии, применяются как в качестве монотерапии, так и в комбинации с другими препаратами. Возможно использование топических форм при поражении кожи и глаз.
Метотрексат относится к препаратам второй линии и применяется в сочетании с фолиевой кислотой. Он характеризуется наименьшей частотой побочных эффектов среди других цитотоксических средств.
Иммунодепрессанты (азатиоприн, лефлуномид, микофенолата мофетил, циклофосфамид, хлорохин и гидроксихлорохин) являются препаратами второй линии. Применяются ограниченно, когда заболевание не контролируется СГКС, имеются тяжелые сопутствующие заболевания (сахарный диабет, ожирение, артериальная гипертензия, остеопороз, глаукома, катаракта, язвенная болезнь) или развиваются тяжелые побочные реакции непереносимости.
Инфликсимаб и адалимумаб – препараты третьей линии, назначаются только при отсутствии ответа на вышеупомянутые препараты. Пентоксифиллин используется в качестве начального этапа лечения у пациентов с малосимптомным течением заболевания и при постепенной отмене СГКС на завершающем этапе.
Нестероидные противовоспалительные и противоревматические препараты применяются для купирования болевого синдрома, в т. ч. в качестве монотерапии у пациентов с синдромом Лёфгрена из-за высокой вероятности спонтанного разрешения процесса.
Нинтеданиб применяется у взрослых пациентов с IV рентгенологической стадией в случае прогрессирования изменений, сходных с таковыми при идиопатическом легочном фиброзе, в течение последних 6 месяцев наблюдения.
Альфа-токоферола ацетат (витамин Е) применяется у лиц с бессимптомным или малосимптомным течением, без нарушения функции пораженных органов.
У больных с терминальными стадиями саркоидоза легких (IV стадия, легочный фиброз) целесообразно рассмотреть возможность трансплантации легких. При саркоидозе сердца с поражением миокарда и/или рефрактерными нарушениями ритма может быть рекомендована трансплантация сердца.
Эфферентные методы терапии (плазмаферез, экстракорпоральная модификация лимфоцитов крови) используются как дополнительный вариант лечения у пациентов с саркоидозом, рефрактерным к СГКС [18].
Список литературы
- Клинические рекомендации Российского Респираторного Общества, Российского научного медицинского общества терапевтов, Педиатрического респираторного общества "Саркоидоз", М.: 2022
- Grunewald J. et al. Sarcoidosis //Nature reviews. Disease primers. – 2019 – Т. 43. – №1 – С.45.
- Hena K. M. et al. Clinical evaluation of sarcoidosis in community members with World Trade Center dust exposure //International Journal of Environmental Research and Public Health. – 2019. – Т. 16. – №. 7. – С. 1291.
- Chen Y. et al. Extended methods for gene–environment‐wide interaction scans in studies of admixed individuals with varying degrees of relationships //Genetic epidemiology. – 2019. – Т. 43. – №. 4. – С. 414-426.
- Rivera N. V. et al. A gene–environment interaction between smoking and gene polymorphisms provides a high risk of two subgroups of sarcoidosis //Scientific reports. – 2019. – Т. 9. – №. 1. – С. 18633.
- Drent M., Crouser E. D., Grunewald J. Challenges of sarcoidosis and its management //New England Journal of Medicine. – 2021. – Т. 385. – №. 11. – С. 1018-1032.
- Heyder T. et al. Approach for identifying human leukocyte antigen (HLA)-DR bound peptides from scarce clinical samples //Molecular & Cellular Proteomics. – 2016. – Т. 15. – №. 9. – С. 3017-3029.
- Eishi Y. Etiologic link between sarcoidosis and Propionibacterium acnes //Respiratory investigation. – 2013. – Т. 51. – №. 2. – С. 56-68.
- Bechman K. et al. A review of the musculoskeletal manifestations of sarcoidosis //Rheumatology. – 2018. – Т. 57. – №. 5. – С. 777-783.
- Sève P. et al. Sarcoidosis: a clinical overview from symptoms to diagnosis //Cells. – 2021. – Т. 10. – №. 4. – С. 766.
- Gwadera Ł. et al. Sarcoidosis and calcium homeostasis disturbances—Do we know where we stand? //Chronic Respiratory Disease. – 2019. – Т. 16. – С. 1479973119878713.
- Moreno-Merlo F. et al. The role of granulomatous phlebitis and thrombosis in the pathogenesis of cirrhosis and portal hypertension in sarcoidosis //Hepatology. – 1997. – Т. 26. – №. 3. – С. 554-560.
- Tetikkurt C. et al. Clinical features and prognostic significance of splenic involvement in sarcoidosis //Monaldi Archives for Chest Disease. – 2017. – Т. 87. – №. 3.
- Ghrenassia E. et al. Digestive-tract sarcoidosis: French nationwide case–control study of 25 cases //Medicine. – 2016. – Т. 95. – №. 29. – С. e4279.
- Culver D. A. et al. Neurosarcoidosis. //Seminars in respiratory and critical care medicine. – 2017. – Т. 38 – №. 4. – С. 499–513.
- Mahévas M. et al. Renal sarcoidosis: clinical, laboratory, and histologic presentation and outcome in 47 patients //Medicine. – 2009. – Т. 88. – №. 2. – С. 98-106.
- Bergner R., Löffler C. Renal sarcoidosis: approach to diagnosis and management //Current opinion in pulmonary medicine. – 2018. – Т. 24. – №. 5. – С. 513-520.
- Романов В. В. Экстракорпоральные методы в лечении больных саркоидозом //Проблемы туберкулеза. – 2001. – Т. 3. – №. 45. – С. 9.
;
Чтобы проверить свои знания материала, пройдите квиз. Кликните на картинку, чтобы начать.
Описание проверено экспертом
Статьи по теме Ревматология
Болезни в статье:
- M05 Серопозитивный ревматоидный артрит
- G72.0 Лекарственная миопатия
- E83.5.0* Гиперкальциемия
- E21 Гиперпаратиреоз и другие нарушения паращитовидной [околощитовидной] железы
- C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
- A18.4 Туберкулез кожи и подкожной клетчатки
- J32 Хронический синусит
- H90 Кондуктивная и нейросенсорная потеря слуха
- K76.6 Портальная гипертензия
- K83.0 Холангит
- K50 Болезнь Крона [регионарный энтерит]
- I44 Предсердно-желудочковая [атриовентрикулярная] блокада и блокада левой ножки пучка [Гиса]
- I31.3 Перикардиальный выпот (невоспалительный)
- I42.0 Дилатационная кардиомиопатия
- I42.5 Другая рестриктивная кардиомиопатия
- I50 Сердечная недостаточность
- G35 Рассеянный склероз
- A18.1 Туберкулез мочеполовых органов
- N20-N23 Мочекаменная болезнь
- E10-E14 Сахарный диабет
- E66 Ожирение
- I10-I15 Болезни, характеризующиеся повышенным кровяным давлением
- M81 Остеопороз без патологического перелома
- H40 Глаукома
- J84.1 Другие интерстициальные легочные болезни с упоминанием о фиброзе
Фармгруппы в статье:
Оцените статью:
- Симптоматический саркоидоз
- Бека болезнь
- Бека саркоид
- Бенье-Бека-Шауманна синдром
- Бенье-Бека-Шауманна болезнь
- Шауманна синдром
- Гранулематоз доброкачественный
- Лимфогранулематоз доброкачественный
- Ретикулоэндотелиоз эпителиоидноклеточный хронический
- Шауманна доброкачественный лимфогранулематоз
Менингит: угроза, требующая срочных мер
Менингит — это воспаление оболочек головного или спинного мозга. Чаще всего заболевание носит инфекционный характер и может развиваться молниеносно за несколько часов.
Опубликовано на сайте: 03.07.23 | Обновлено на сайте: 03.07.23
Почему повышаются тромбоциты: от стресса до заболеваний костного мозга
Повышенные тромбоциты не всегда означают болезнь – разбираем, когда это тревожный сигнал, а когда временная реакция организма.
Опубликовано на сайте: 07.10.25 | Обновлено на сайте: 07.10.25
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
саркоидоз
саркоидоз, саркоидозом, доброкачественный гранулематоз, саркоидозе,



.png)
.png)

