- Краткие сведения по анатомии анального канала
- Классификация злокачественных опухолей анального канала
- Клиническая классификация (TNM)
- Основные принципы диагностики и лечения различных форм злокачественных опухолей анального канала
- Плоскоклеточный рак
- Меланомы анального канала
- Аденогенные раки анального канала
- Неэпителиальные злокачественные опухоли анального канала
C21 Злокачественное новообразование заднего прохода [ануса] и анального канала, МКБ-10
- C21.0 Заднего прохода неуточненной локализации
- C21.1 Анального канала
- C21.2 Клоакогенной зоны
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
Отредактировано: 19.09.2023
д.м.н. Тимофеев Ю.М.
ГУ РОНЦ им. Н.Н. Блохина РАМН
Краткие сведения по анатомии анального канала. Классификация злокачественных опухолей анального канала. Основные принципы диагностики и лечения различных форм злокачественных опухолей анального канала
Краткие сведения по анатомии анального канала
Анальный канал является концевым отделом толстой кишки и пищеварительного тракта вообще. Согласно современной Международной анатомической номенклатуре, к прямой кишке (rectum) относится лишь ее тазовая часть; промежностная выделяется отдельно как самостоятельный участок пищеварительного тракта и обозначается как заднепроходной, или анальный, канал (canalis analis). Выделение анального канала как самостоятельного отдела пищеварительного тракта обусловлено его особым эмбрио— и гистогенезом, особенностями анатомического строения, специфическими функциями, важнейшей из которых является ;континенция, т.е. удержание каловых масс и газов.
Длина ;анального канала колеблется в зависимости от индивидуальных особенностей и физиологического состояния анальных сфинктеров, от пола, возраста, веса и роста пациентов и составляет в среднем 3–4 см.
На рисунке 1 схематически представлено строение анальной зоны, куда входят следующие отделы: анатомический анальный канал, анальная переходная зона, хирургический анальный канал, перианальная область.
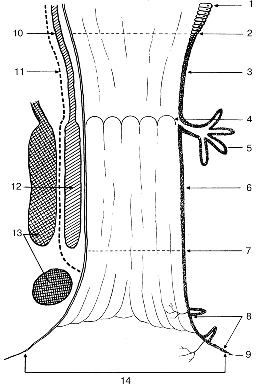
Рисунок 1. Схема строения анального канала:
1 — эпителий ректального типа; 2 — аноректальная гистологическая граница, верхняя граница хирургического анального канала; 3 — эпителий анальной переходной зоны; 4 — зубчатая линия; 5 — анальные железы; 6 — плоскоклеточный эпителий; 7 — слизисто-кожная гистологическая граница (linea mucocutanea), нижняя граница анального канала; 8 — плоскоклеточный эпителий перианальной области с кожными придатками (околоанальные железы Гея и др.); 9 — истинная кожа (граница с перианальной областью); 10 — внутренний циркулярный мышечный слой; 11 — волокна продольного мышечного слоя; 12 — m. sphincter ani internus; 13 — m. sphincter ani externus; 14 — перианальная зона; 4–7 — анатомический анальный канал; 2–4 — анальная переходная зона; 2–7 — хирургический анальный канал, выше 2 — прямая кишка
Несмотря на незначительные размеры анального канала, злокачественные опухоли, возникающие в нем, имеют самое разнообразное гистологическое строение. Это объясняется прежде всего сложным эмбрио— и гистогенезом рассматриваемой зоны.
Злокачественные опухоли анального канала — сравнительно редкое заболевание. Частота их составляет, по данным различных авторов, 1–6% всех злокачественных опухолей прямой кишки.
Классификация злокачественных опухолей анального канала
I. Локализация опухоли:
1.1. Анатомический (собственно) анальный канал.
1.2. Анальная переходная зона.
1.3. Перианальная область (анальный край, анальное кольцо).
1.4. Тотальное поражение анального канала — от ампулы прямой кишки до перианальной области. В этом случае не удается выяснить, из какой части анального канала исходит опухоль, даже при гистологическом исследовании удаленного препарата.
II. Макроскопическая форма роста опухоли:
2.1. Полипообразная или экзофитная форма роста опухоли. Для меланомы и сарком ее скорее можно назвать узловатой, поскольку рост опухоли начинается под слизистой оболочкой и собственно “полипа” (т.е. образования на ножке) не наблюдается.
2.2. Блюдцеобразная форма. Она представляет собой изъязвленную на верхушке полипообразную форму опухоли, относится также к экзофитному типу роста.
2.3. Язвенно-инфильтративная форма. Характеризуется выраженной опухолевой инфильтрацией тканей вокруг язвы, инфильтрация по размерам зачастую больше, чем сама язва; относится к эндофитному типу роста.
2.4. Диффузная, инфильтративная форма. Характеризуется подслизистым диффузным ростом, относится к эндофитному типу роста.
2.5. Для сарком, которые исходят из тканей, расположенных под слизистой оболочкой, по направлению роста опухоли в некоторых случаях уместно деление на два типа:
а) эндоэнтериальные опухоли (т.е. растущие в просвет анального канала);
б) экзоэнтериальные (т.е. растущие кнаружи анального канала).
III. Гистологический тип опухоли.
3.1. Эпителиальные злокачественные опухоли:
а) плоскоклеточный рак (ороговевающий и неороговевающий);
б) базалоидный (клоакогенный) рак;
в) аденокарциномы;
г) перстневидноклеточный рак;
д) аденоакантома (железисто-плоскоклеточный рак);
е) недифференцированный рак.
3.2. Меланома.
3.3. Карциноиды.
3.4. Неэпителиальные злокачественные опухоли:
а) лейомиосаркома;
б) рабдомиосаркома;
в) нейрофибросаркома;
г) злокачественная шваннома;
д) гемангиосаркома;
е) другие саркомы.
3.5. Лимфоидные опухоли:
а) лимфосаркомы;
б) ретикулосаркомы;
в) прочие.
IV. Патогенетическое происхождение опухолей анального канала.
4.1. Первичные опухоли анального канала.
4.2. Вторичные опухоли анального канала:
а) поражение анального канала при системных заболеваниях (лимфогранулематозе, лейкозах и др.);
б) аденокарциномы прямой кишки, прорастающие в анальный канал.
4.3. Опухоли в аноректальных фистулах.
V. Степень распространения опухолевого процесса.
5.1. Опухоли, локализованные в пределах анальной зоны.
5.2. Местно-распространенные опухоли, прорастающие в прилежащие органы и структуры (влагалище, предстательную железу, стенки таза и др.).
5.3. Поражение лимфатических узлов:
а) регионарных (паховых и параректальных);
б) юкстарегионарных (подвздошных, парааортальных и др.).
5.4. Наличие отдаленных метастазов в других органах (печени, легких и др.).
Указанная классификация позволяет детально проанализировать каждый случай поражения анального канала злокачественной опухолью, выработать адекватный план обследования и лечения, составить прогноз заболевания.
Клиническая классификация (TNM)
Критерий Т ;(первичная опухоль)
ТХ ;— недостаточно данных для оценки первичной опухоли;
Т0 ;— первичная опухоль не определяется;
Tis ;— преинвазивная карцинома (carcinoma in situ);
Т1 ;— опухоль до 2 см в наибольшем измерении;
Т2 ;— опухоль до 5 см в наибольшем измерении;
Т3 ;— опухоль более 5 см в наибольшем измерении;
Т4 ;— опухоль любого размера, прорастающая в соседние органы: влагалище, мочеиспускательный канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется как Т4).
Критерий N ;(регионарные лимфатические узлы)
NХ ;— недостаточно данных для оценки регионарных лимфатических узлов;
N0 ;— нет признаков метастатического поражения регионарных лимфатических узлов;
N1 ;— метастазы в околопрямокишечных лимфатических узлах(е);
N2 ;— метастазы в подвздошных или паховых лимфатических узлах(е) с одной стороны;
N3 ;— метастазы в околопрямокишечных и паховых лимфатических узлах и/или в подвздошных и/или паховых с обеих сторон.
Критерий М ;(отдаленные метастазы)
МХ ;— недостаточно данных для определения отдаленных метастазов;
М0 ;— нет признаков отдаленных метастазов;
М1 ;— имеются отдаленные метастазы.
Патологическая классификация (pTNM)
pT, pN и pM — критерии соответствуют Т, N и М критериям.
При гистологическом анализе материала околопрямокишечно-тазовой лимфаденэктомии необходимо исследование не менее 12 лимфатических узлов, при гистологическом анализе материала паховой лимфаденэктомии — не менее 6 лимфатических узлов.
G — гистопатологическая дифференцировка
GХ ;— степень дифференцировки не установлена;
G1 ;— высокая степень дифференцировки;
G2 ;— средняя степень дифференцировки;
G3 ;— низкая степень дифференцировки или недифференцированный рак.
Группировка по стадиям.
Стадия 0 — Тis ;N0 ;М0
Стадия I — Т1 ;N0 ;М0
Стадия II — Т2 ;N0 ;M0; Т3 ;N0 ;М0
Стадия IIIА — Т1 ;N1 ;M0; T2 ;N1 ;M0; T3 ;N1 ;M0; T4 ;N0 ;M0
Стадия IIIB — Т4 ;N1 ;M0; Любая Т N2–3 ;M0
Стадия IV — Любая Т Любая N M1
Соотношение различных гистологических типов злокачественных опухолей анального канала представлено на рисунке 2.
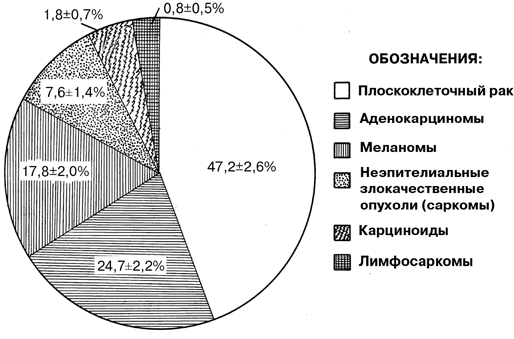
Рисунок 2. Соотношение различных гистологических типов злокачественных опухолей анального канала
Основные принципы диагностики и лечения различных форм злокачественных опухолей анального канала
Плоскоклеточный рак
Самая частая и наиболее типичная опухоль — плоскоклеточный рак — составляет почти половину всех опухолей анального канала. В 4–5 раз чаще плоскоклеточный рак анального канала встречается у женщин. Причиной такого преобладания являются хронические заболевания анальной зоны у женщин, возможно — особенности половой жизни (по теории Austin), инфицирование HPV.
Диагностика плоскоклеточного рака
Плоскоклеточный рак анального канала имеет яркую симптоматику, обычно не бывает пациентов с бессимптомным течением заболевания. Самый частый и самый ранний симптом плоскоклеточного рака анального канала — примесь алой крови в кале, отмечен у 92,5% больных. Наличие алой крови в кале — симптом часто встречающийся при таком распространенном заболевании, как геморрой; это дезориентирует и пациентов, и врачей. Реже наблюдаются другие патологические выделения из заднего прохода: слизь, гной, серозно-геморрагические.
Другой частый симптом при плоскоклеточном раке анального канала — боли в заднем проходе, отмечен у 85% больных. В начале заболевания они возникают во время дефекации, постепенно усиливаются, приобретают постоянный характер, становятся настолько интенсивными, что 26,4% пациентов вынуждены принимать анальгетики и наркотики.
Реже наблюдаются иные симптомы — запоры, тенезмы, ощущение “инородного тела” в заднем проходе. Очень редко отмечаются жалобы на анальный зуд, дизурические расстройства, выделение кала и газов из влагалища, выделение гноя из параректальных свищей.
Повышение температуры тела отмечается у 17% больных, от субфебрильной до умеренной и высокой лихорадки; это наблюдается при распаде опухоли, выраженном перифокальном воспалении вокруг нее. У трети больных с запущенным процессом наблюдаются общие симптомы — слабость, похудание и др.
Из макроскопических форм роста преобладают блюдцеобразная и язвенно-инфильтративная, реже — полиповидная и диффузно-инфильтративная.
Размеры опухоли колеблются от 0,5 до 15 см, у трети больных составляя более 5 см в диаметре. Наиболее часто плоскоклеточный рак исходит из области зубчатой линии. Следует подчеркнуть, что у 32% больных нижний край опухоли определяется визуально, при обычном осмотре анальной зоны.
Причины и виды диагностических ошибок
Несмотря на яркую клиническую симптоматику, простоту и доступность диагностики у значительной части пациентов допускаются грубые диагностические ошибки. Неправильный диагноз обычно устанавливается у 1/3 больных при первичном обращении к врачу. Наиболее частый ошибочный диагноз — геморрой, другие ошибочные диагнозы: парапроктит, анальная трещина, паховая и бедренная грыжа, полип, папиллома, язва промежности, аденома предстательной железы и др. По поводу этих ошибочных диагнозов больные длительное время обследуются и лечатся у хирургов, терапевтов, гинекологов, урологов и даже у проктологов и онкологов. У части больных по поводу ошибочных диагнозов производятся неадекватные операции: геморроидоэктомия, грыжесечение, вскрытие парапроктита и бартолинита, иссечение свища, паховая лимфаденэктомия.
Основные причины диагностических ошибок:
— невнимательный опрос больных,
— отсутствие пальцевого исследования прямой кишки,
— отсутствие онкологической настороженности,
— несвоевременное обращение больных к врачу.
Лишь 28,9% больных обращаются к врачу в приемлемые сроки — в первый месяц после появления начальных симптомов заболевания. 39% больных обращаются к врачу через полгода, 6% — через один год после появления первых симптомов. Поздняя обращаемость обычно объяcняется длительным самолечением по поводу геморроя, а также чувством ложной стыдливости. Лишь 39% больных начинают получать специфическое лечение в первый месяц после первого обращения к врачу. У остальных этот интервал гораздо больше, причем у 12% больных — более полугода. Это происходит из-за диагностических ошибок, длительного обследования больных, некоторых организационных недоработок.
Вот почему среди больных плоскоклеточным раком анального канала преобладают пациенты с запущенными, распространенными стадиями заболевания. Самую большую группу составляют больные с IVA стадией, то есть с местнораспространенным процессом. Поражение соседних органов и структур выявляется у 44% больных. Особенно часто опухоль прорастает в заднюю стенку влагалища — у трети больных, причем у 5% — с образованием ректовагинального свища. Таким образом, плоскоклеточный рак анального канала обладает выраженными местнодеструирующими свойствами, склонностью прорастать в смежные органы и ткани. Отсюда вытекает одна из самых важных проблем в лечении плоскоклеточного рака анального канала — лечение местнораспространенных форм и профилактика местных рецидивов.
Плоскоклеточный рак анального канала часто метастазирует в лимфатические узлы. Поражение лимфоузлов отмечается у 35% больных. Чаще всего поражаются паховые (23,9%) и параректальные (13,2%) лимфоузлы. Отдаленные метастазы диагностируются у 16% пациентов, наиболее часто плоскоклеточный рак анального канала метастазирует в печень (13,2%) и легкие (2,5%).
Лечение
Хирургическое лечение
При лечении плоскоклеточного рака анального канала традиционно применяются 2 различных метода лечения: лучевой и хирургический — брюшно-промежностная экстирпация прямой кишки. 5-летняя выживаемость составляет:
— после чисто лучевого лечения — 6,9%,
— после экстирпации прямой кишки — 39,4%.
Частота рецидивов в первой группе — 85,7%, во второй — 62,2%.
Таким образом, брюшно-промежностная экстирпация прямой кишки является более радикальным методом лечения плоскоклеточного рака анального канала и дает бóльшие шансы на излечение, чем лучевой метод. Тем не менее следует указать на недостатки хирургического метода: калечащий характер операции и высокую частоту рецидивов. Очевидно улучшение отдаленных результатов лечения плоскоклеточного рака анального канала следует искать на пути комбинации лучевого и хирургического методов, а также применения модификаторов ионизирующего воздействия.
Следует подчеркнуть, что брюшно-промежностная экстирпация прямой кишки при анальном раке имеет некоторые технические особенности. Учитывая высокую агрессивность плоскоклеточного рака анального канала, склонность к местнодеструирующему росту и частому рецидивированию, экстирпация прямой кишки при анальном раке должна выполняться с более широким иссечением тканей промежности, леваторов, скрупулезным выполнением принципов т.н. горизонтального радикализма.
<Комбинированное лечение с использованием радиомодификаторов
Наиболее перспективным является метод комбинированного лечения плоскоклеточного рака анального канала с использованием радиомодификаторов. В качестве радиомодификатора используется локальная СВЧ-гипертермия (аппараты “Плот”, “Ялик”, “Яхта” и др.) с достижением температуры опухоли 42,5–43 °C. Применяется ротационная дистанционная гамма-терапия или статическое облучение с 3–4 полей. Паховые лимфоузлы облучают по стандартной методике.
Больным проводят лучевое лечение по расщепленному курсу, с т.н. поэтапным планированием лучевого лечения. На первом этапе проводится курс терморадиотерапии. Разовая очаговая доза 4 Гр, суммарная — 32 Гр. Ритм облучения — 2 раза в неделю. Через три часа после облучения в течение одного часа проводится сеанс внутриполостной СВЧ-гипертермии. После 2-недельного перерыва производится клинико-морфологическая оценка эффективности лучевого воздействия с биопсией остатков опухоли. В случае обнаружения жизнеспособных опухолевых клеток в биоптате, больному производят экстирпацию прямой кишки. В случае их отсутствия продолжают лучевое лечение: РОД 2 Гр до СОД за два этапа 60–70 Гр без использования радиомодификаторов.
При лечении согласно указанной схеме у четверти больных возможно проведение органосохраняющего лечения, т.е. без экстирпации прямой кишки. 5-летняя выживаемость составляет 75%. Рецидивы наступают у 16% больных, т.е. в 3,9 раза реже, чем после экстирпации, и в 5,4 раза меньше, чем после чисто лучевого лечения.
Химиолучевое лечение
Еще более эффективной и еще более щадящей является схема химиолучевого лечения плоскоклеточного рака анального канала с применением локальной СВЧ-гипертермии и антиоксидантов. Она включает в себя 4 компонента:
1. Лучевая терапия. Дистанционная лучевая терапия проводится с разовой очаговой дозы 1,2 Гр, 2 раза в день с интервалом 4–6 ч. Облучение проводится на первом этапе с 4 статических полей (2 — подвздошно-паховых и 2 — ягодичных). В зону облучения включаются первичная опухоль, паховые лимфоузлы, параректальные лимфоузлы. Суммарная очаговая доза на первом этапе составляет 45,6 Гр. Со второй недели облучения подключается локальная СВЧ-гипертермия 2 раза в неделю. В эти дни суточная доза 2,4 Гр подводится без дробления по схеме: локальная гипертермия — 3 ч перерыв — облучение. При эффекте более 75% на втором этапе больные, в зависимости от локализации первичной опухоли, получают внутриполостную гамма-терапию или облучение электронным пучком РОД 2 Гр ежедневно до СОД за два этапа 60–70 Гр.
2. Локальная гипертермия ;проводится на аппарате “Яхта–3" и ”Яхта–4" при помощи внутриполостной антенны излучателя с частотой электромагнитных колебаний соответственно 915 МГц и 430 МГц. Время перегревания опухоли 60 мин, температура в опухоли 42,5–43 °C.
3. Химиотерапия:
а) ;цисплатин ;— по 20 мг/м2 ;(но не более 30–40 мг), в/в капельно, на фоне водной нагрузки, после облучения 2 раза в неделю (1, 3 дни недели), всего 8 сеансов;
б) ;блеомицин ;— по 15 мг, в/м, 2 раза в неделю (2, 4 дни недели), всего 8 инъекций.
4. Антиоксиданты:
а) ;ретинол ;— внутрь по 1 капсуле (5000 МЕ), 2 раза в день;
б) ;витамин Е ;— внутрь по 2 капсулы (1 капсула соответствует 0,5 г 20% раствора), 4 раза в день;
в) ;пентоксифиллин ;— внутрь по 2 таблетки (800 мг), 3 раза в день;
г) ;аскорбиновая кислота ;— внутрь по 1,0 г, 2 раза в день;
д) ;цитохром ;— в/м по 10 мл, 2 раза в день.
Антиоксиданты назначаются в течение 5 нед, начиная за одну неделю до начала химиолучевого лечения, с целью накопления их в тканях организма.
После проведенного лечения делается перерыв на 2 нед, с последующей клинико-морфологической оценкой эффекта проведенного лечения. В случае полной резорбции опухоли или хотя бы не менее 75% — продолжение лучевой терапии без модификаторов и химиотерапии до СОД 60–70 Гр за два этапа. При отсутствии выраженного эффекта (резорбция опухоли менее 75%) — брюшно-промежностная экстирпация прямой кишки.
При лечении согласно указанной схеме у 60% больных наблюдается полная резорбция опухоли, 5-летняя выживаемость составляет 71,4%.
Таким образом, в настоящее время самой эффективной и самой перспективной представляется указанная схема ;терморадиохимиотерапии ;плоскоклеточного рака анального канала. Она достаточно хорошо переносится больными, не дает тяжелых осложнений, позволяет у значительной части больных провести органосохраняющее лечение, т.е. сохранить анальный сфинктер и естественный пассаж каловых масс.
Меланомы анального канала
Меланомы составляют 17,8% всех злокачественных опухолей анального канала и 1,4% всех меланом вообще.
Клиника и диагностика меланом анального канала аналогична таковым плоскоклеточного рака этой зоны. Из диагностических процедур следует остановиться на биопсии. ;Общеизвестно, что биопсия меланом строго противопоказана. Однако практически всем больным на догоспитальном этапе производится биопсия опухоли, что значительно ухудшает прогноз заболевания. Меланомы анального канала, как правило, розового цвета, а не черного, как на коже, визуально не пигментированы. Биопсия, несомненно, способствует генерализации опухолевого процесса, ухудшает отдаленные результаты лечения. При малейшем подозрении на меланому анального канала должен использоваться другой метод — менее травматичный, но диагностически не менее информативный, — цитологическое исследование мазков-отпечатков, взятых с поверхности опухоли.
Местно-распространенные формы при меланоме анального канала встречаются гораздо реже, чем при плоскоклеточном раке (IVА стадия — у 4,4% больных), более характерна ранняя генерализация опухолевого процесса, отдаленное метастазирование. Местное рецидивирование после адекватного местного иссечения небольших меланом I-II А стадии наблюдается редко. Это позволяет при небольших экзофитных меланомах анального канала, особенно на ножках, без инфильтрации подлежащих тканей, применять сфинктеросохраняющий метод лечения — криодеструкцию опухоли. Криодеструкция производится различными аппаратами, один из лучших — “Криоэлектроника–4", дающий самую низкую температуру активного наконечника до —180–196 °C. При размерах меланомы менее 3 см применение криодеструкции является адекватным, радикальным методом лечения, местного рецидива у этих больных обычно не отмечается.
Отдаленные результаты лечения при меланомах анального канала плохие. Патриарх отечественной онкопроктологии С.А. Холдин считал, что никто из этих больных не переживает 5-летний срок. По данным РОНЦ им. Н.Н. Блохина РАМН, на конец 2002 г. суммарная 5-летняя выживаемость составила 17%, что заставляет усомниться в фатальной обреченности больных меланомой анального канала.
Аденогенные раки анального канала
Составляют 24,7% всех злокачественных опухолей анального канала. Особенностью гистологического строения аденогенных раков анального канала является преобладание слизеобразующих форм: ;слизистые аденокарциномы ;— 25,5%, перстневидноклеточный рак — 23,4%.
Откуда возникают аденокарциномы в анальном канале, который, как известно, покрыт многослойным плоским эпителием? Происхождение их следующее: из анальных и околоанальных желез, из анальных свищей и в основном из дистопированного цилиндроклеточного эпителия анальной переходной зоны.
Прогноз при аденокарциномах анального канала плохой, отдаленные результаты лечения гораздо хуже, чем при аденокарциномах ампулы прямой кишки. Общая 5-летняя выживаемость составляет 18%. Улучшение отдаленных результатов наблюдается при применении комбинированных методов лечения: предоперационная лучевая терапия с локальной СВЧ-гипертермией, по 5 Гр ежедневно, 5 сеансов, СОД 25 Гр с последующей экстирпацией прямой кишки. Применение радиомодификаторов (для локальной СВЧ-гипертермии — ;метронидазола) позволяет добиться разительных эффектов даже при такой радиорезистентной опухоли, как аденокарцинома анального канала.
Неэпителиальные злокачественные опухоли анального канала
Они составляют 7,6% всех злокачественных опухолей анальной зоны и имеют строение лейомиосаркомы, рабдомиосаркомы, злокачественной шванномы и др. Все эти опухоли крайне резистентны к лучевому и химиотерапевтическому воздействию. Единственным радикальным методом лечения является хирургический — брюшно-промежностная экстирпация прямой кишки. Местное иссечение при размерах опухоли более 2 см, даже при кажущейся их подвижности и неспаянии с окружающими тканями, не является адекватным методом лечения и неизменно ведет к рецидивированию. Общая 5-летняя выживаемость при этой форме опухолей составляет 34,5%.
Литература
Генри М.М., Свош М. Колопроктология и тазовое дно.— М.: Медицина, 1988.— 464 с.
Кныш В.И. Рак ободочной и прямой кишки.— М.: Медицина, 1997.— 304 с.
Кныш В.И., Тимофеев Ю.М. Злокачественные опухоли анального канала.— М., 1997.— 304 с.
Стирнс М.В. Колоректальные новообразования.— М.: Медицина, 1983.— 256 с.
Уиллис К.Р. Атлас тазовой хирургии.— М.: Медицинская литература, 1999.— 528 с.
Федоров В.Д. Рак прямой кишки.— М.: Медицина, 1987.— 320 с.
Beck D.E., Wexner S.D. Fundamentals of Anorectal Surgery.— McGraw-Hill, inc.,1992.— 509 p.
Описание проверено экспертом
Оцените статью:
- Карцинома анальная
- Злокачественная опухоль аноректальной области
Вирус папилломы человека: проблема, которая касается всех
Разрушаем миф: вирус папилломы человека может вызывать рак не только шейки матки, но и другие онкозаболевания у мужчин и женщин.
Опубликовано на сайте: 16.10.25 | Обновлено на сайте: 14.10.25
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).
злокачественное новообразование толстой кишки
рак толстой кишки, онкологические заболевания толстого кишечника,