- Общие проблемы диагностики и лечения параганглиом шеи
- Анатомия окологлоточной области. Клинические аспекты
- Анатомия и физиология параганглиев шеи
- Клинические проявления параганглиом шеи
- Клинические проявления каротидных параганглиом шеи
- Клиническое проявление вагальных параганглиом
- Клинические проявления параганглиом шеи нетипичной локализации
- Клинические проявления множественных и семейных параганглиом шеи
- Современные методы диагностики параганглиом шеи
- УЗИ у больных параганглиомами шеи
- Рентгенологическое обследование в диагностике параганглиом шеи
- Роль КТ в обследовании больных с параганглиомами шеи
- Селективная артериография общей сонной артерии в диагностике параганглиом шеи
- МРТ в диагностике параганглиом шеи
- СКТ в комплексной диагностике параганглиом шеи
- Цитологическое исследование
- Ошибки в диагностике параганглиом шеи
- Хирургическое лечение параганглиом шеи. Осложнения хирургического лечения
- Предоперационная подготовка больных
- Сравнительная характеристика операций, выполняемых при различных типах хемодектом шеи
- Удаление вагальных параганглиом шеи
- Удаление атипичных параганглиом шеи
- Осложнения хирургического лечения параганглиом шеи
- Результаты хирургического лечения и прогноз при параганглиомах шеи
C75 Злокачественное новообразование других эндокринных желез и родственных структур, МКБ-10
- C75.0 Паращитовидной [околощитовидной] железы
- C75.1 Гипофиза
- C75.2 Краниофарингеального протока
- C75.3 Шишковидной железы
- C75.4 Каротидного гломуса
- C75.5 Аортального гломуса и других параганглиев
- C75.8 Поражение более чем одной эндокринной железы неуточненное
- C75.9 Эндокринной железы неуточненной
Отредактировано: 02.04.2024
Параганглиомы шеи являются редкими опухолями, вызывающими множество проблем диагностики и лечения. О малой осведомленности врачей общей лечебной сети о данной патологии свидетельствуют многочисленные литературные источники и наш опыт. С этим обстоятельством связаны многочисленные врачебные ошибки, иногда с фатальным исходом. Ведь чтобы поставить правильный диагноз, нужно хотя бы знать и вспомнить о нем. Наш опыт показывает, что объективные трудности диагностики вполне преодолимы, если внимательно изучать результаты клинического и инструментального обследования.
Общие проблемы диагностики и лечения параганглиом шеи
Общее количество наблюдений параганглиом в области шеи к 2002 г. составило около 1800. Обилие специальной литературы по проблемам диагностики и лечения этих опухолей свидетельствует о все возрастающем интересе специалистов к указанным проблемам. Это объясняется прежде всего чрезвычайной сложностью хирургических ситуаций, связанных с удалением данных опухолей. Однажды столкнувшись с ними, хирург не скоро забудет все обстоятельства операции (Mathews, 1915).
Хирургический опыт, накопленный в клиниках ГУ РОНЦ им. Н.Н. Блохина РАМН, в отделении хирургии сосудов и рентгенэндоваскулярной хирургии Института хирургии им. А.В. Вишневского РАМН показывает: врачи общей лечебной сети редко или поверхностно знакомы с этой проблемой. К нам обращаются больные с параганглиомами шеи, у 70% которых либо клинический диагноз был поставлен неверно, либо наличие этого заболевания было определено лишь после эксплорации опухоли, и более чем в 50% случаев больные с этими опухолями оперированы в неспециализированных учреждениях.
Операции в таких случаях носят нерадикальный характер и сопровождаются серьезными осложнениями (кровотечениями, инсультами, нарушениями черепно-мозговой иннервации и др.), и чрезвычайно усугубляют ситуации при повторных хирургических вмешательствах. Параганглиомы шеи принимают за ;боковые кисты шеи, метастазы, лимфадениты ;и пр. Особенно грозными бывают последствия ошибок в диагностике ;хемодектом ;(параганглиом) ;каротидного тельца. Таким образом, проблемы дифференциальной диагностики этих образований с неопухолевой, особенно сосудистой патологией, и с другими новообразованиями шеи, весьма актуальны.
Имеются и объективные трудности в установлении правильного диагноза до операции. Ненадежность общеклинических методов обследования и отсутствие представлений о семиотике параганглиом при инструментальных методах обследования, не гарантируют от неожиданных операционных находок и заставляют периодически опубликовывать свои данные как крупные клиники, располагающие опытом лечения нескольких десятков больных с параганглиомами шеи, так и более скромные хирургические отделения с опытом лечения менее десяти пациентов. Но и сведения о единичных наблюдениях хемодектом шеи не лишены интереса, особенно когда имеет место сочетание нескольких параганглиом, функционально активных опухолей, семейных параганглиом и т.д., и позволяют ориентироваться в частоте этих новообразований в мире. Из-за чрезвычайной редкости этих опухолей, динамика представлений об этой патологии развивается не так стремительно, как при других, более часто встречающихся, опухолях, и большинство публикаций более чем 15—20-летней давности, не утратили своей актуальности.
Чем же объяснить столь пристальное внимание хирургов к этим весьма редким опухолям? Безусловно только тем, что операции по поводу параганглиом сопровождаются сильным эмоциональным напряжением и незабываемы для хирурга. Особенно если этот вариант внеорганной опухоли шеи не был установлен до операции. Большинство хирургов в таких случаях ограничивается эксплорацией опухоли или биопсией. Операционный материал в этих случаях чаще всего бывает малоинформативен, недостаточен для установления гистологического диагноза. Надо признать, что не владеющий пластикой сосудов хирург должен придерживаться именно такой тактики.
Несомненный интерес представляют данные из крупных клиник, в которых сосредоточены, как правило, сведения о нескольких десятках пациентов. Наиболее крупным количеством наблюдений последних лет располагают: Клиника Мейо — 153 наблюдения (Hallet et al., 1988). Материал собран за 50 лет, с 1935 по 1985 г. Из 153 больных 123 оперировано радикально и у 15 произведена биопсия. Также наиболее многочисленны данные авторов: Farr H., 1967, 1980; Gaylish et al., 1987; Powell S. et al., 1992; Тorres P. et al., 1991.
Наиболее существенные проблемы, связанные с диагностикой и лечением параганглиом шеи сводятся к следующему:
1. Неосведомленность врачей общей лечебной сети об этой редкой, но очень грозной патологии.
2. Неинформативность современных неинвазивных методов исследования.
3. Невозможность адекватного предоперационного морфологического диагноза.
4. Несоответствие критериев морфологического и клинического течения этих новообразований.
5. Чрезвычайная сложность хирургического вмешательства, обусловленная тесным взаимоотношением большинства параганглиом с сонными артериями и основанием черепа.
6. Проблемы пластического восстановления магистральных артерий шеи.
7. Определение роли наследственного фактора в возникновении и распространенности параганглиом шеи.
8. Выявление катехоламинпродуцирующих опухолей и лечение функциональных нарушений, сопутствующих им.
9. Диагностика функциональных особенностей коллатерального кровоснабжения головного мозга соответствующего полушария.
10. Адекватная предоперационная подготовка.
11. Особенности операции, обеспечивающие решение проблем сосудистой пластики.
12. Вовлечение в опухолевый процесс черепно-мозговых нервов (ЧМН) т.н. каудальной группы при большинстве опухолей данной структуры в области шеи, и повреждение их либо опухолью, либо в ходе операции с серьезными функциональными нарушениями, часто приводящими к инвалидизации пациентов.
13. Обеспечение восстановительного лечения больных после операции.
Дисскуссии, сопутствующие любой крупной публикации, выявляют серьезные противоречия во взглядах на решение практически всех указанных проблем диагностики и лечения параганглиом шеи. В большинстве случаев авторы все вопросы лечения параганглиом шеи сводят к проблемама сосудистой хирургии. Онкологические же аспекты (частота, распространенность различных вариантов параганглиом шеи, семейные формы опухоли, диагностика злокачественного варианта параганглиом, целесообразная тактика при регионарных и отдаленных метастазах этих опухолей и т.д.) обсуждаются крайне редко, прежде всего в связи с ограниченным количеством наблюдений, сконцентрированных в одном учреждении. Роль наследственного фактора в возникновении и распространенности параганглиом шеи и причина появления множественных опухолей, равно как и оценка степени злокачественности множественных и наследственно обусловленных параганглиом шеи, также еще весьма далеки от окончательной оценки.
Трудности морфологической диагностики параганглиом шеи различной локализации объективны. Они обусловливаются, во-первых, невозможностью адекватного предоперационного морфологического диагноза как из-за сложностей забора информационного материала при пункции, так и его трактовки. Чаще предоперационный диагноз лишь обозначает выявление обильно кровоснабжаемой опухоли вблизи магистральных сосудов шеи. Цитологическое исследование определяет нейрогенную опухоль примерно в 23% случаев. И лишь сопоставление с локализацией и обильным кровоснабжением новообразования позволяет выставить клинический предоперационный диагноз: хемодектома. Во-вторых, при рутинном гистологическом исследовании выявляется несоответствие традиционных критериев злокачественности опухоли клиническому развитию новообразования.
Сложность хирургического вмешательства при параганглиомах шеи, как правило, чрезвычайно велика. Она определяется тесным взаимоотношением большинства параганглиом с сонными артериями и основанием черепа (рис. 1). Проблемы пластического восстановления магистральных артерий шеи, предупреждения восходящего тромбоза и прочих местных осложнений, особенно при высоком расположении опухолей еще не решены. Вовлечение ЧМН так называемой каудальной группы (IХ—ХII пары) и диафрагмального нерва при большинстве опухолей данной структуры в области шеи, и повреждение их либо опухолью, либо в ходе операции, как правило, приводят к серьезным функциональным нарушениям. В связи с этим постоянно изыскиваются новые технические приемы в ходе операции и новые варианты лечения (эмболизация питающих опухоль сосудов, использование различных вариантов лучевого лечения и др.) для обеспечения функционально-щадящего результата лечения и предупреждения инвалидности пациентов в последующем. Восстановление их работоспособности — задача, разрешимая далеко не во всех случаях.
Значительное общее число наших пациентов с внеорганными опухолями шеи позволяет провести углубленный анализ возможностей дифференциального диагноза параганглиом с другими опухолями шеи.
Нами проведен анализ клинико-морфологических параллелей для выявления морфологических критериев злокачественности. Проведенное повторное изучение гистологической структуры параганглиом позволяет подтвердить представление о том, что степень морфологической злокачественности не коррелирует с клиническими проявлениями заболевания. Однако изучение морфологического материала на электронно-микроскопическом уровне позволило получить дополнительные данные. Так, выявлено несоответствие степени дифференцировки опухолевых клеток на светооптическом и электронно-микроскопическом уровнях исследования.
Это отмечено при параганглиомах шеи различных локализаций. Именно данные о степени ультраструктурной дифференцировки опухолевых клеток, преобладающей в том или ином новообразовании, являются существенным моментом, определяющим прогноз заболевания. Возможно использование электронной микроскопии для гистогенетической верификации опухолей, особенно низкодифференцированных. Оригинальным является ;метод использования электронной микроскопии цитологического препарата ;для оценки степени злокачественности параганглиом. Все это имеет важное практическое значение, так как опыт рационального лечения параганглиом шеи с онкологических позиций еще детально не представлен в специальной литературе.
По данным обследования изучена семиотика параганглиом шеи различных локализаций и оценена информативность доступных в отечественной практике методов современной диагностики параганглиом шеи: селективной АГ, РКТ, УЗИ, МРТ и др.
Нами изучено влияние наследственных факторов на частоту и особенности клинических проявлений семейных и множественных параганглиом шеи.
Анализ результатов наблюдений за пациентами позволил прогнозировать исход заболевания в зависимости от локализации, клинических и морфологических особенностей новообразований.
Немалый интерес представляют также данные динамического наблюдения за пациентами как перенесшими хирургическое вмешательство, так и отказавшимися от операции, что позволяет оценить клинический вариант параганглиомы и результаты избранной лечебной тактики.
Поскольку большинство больных после операции нуждались в проведении восстановительного лечения, нами проводились соответствующие реабилитационные мероприятия, разработанные в отделении восстановительного лечения ГУ РОНЦ им. Н.Н. Блохина РАМН, как правило, позволяющие восстановить работоспособность у большинства больных, перенесших хирургическое вмешательство по поводу параганглиом шеи.
Реабилитационные мероприятия, разработанные в отделении восстановительного лечения ГУ РОНЦ им. Н.Н. Блохина РАМН, также не имеют аналогов в мировой практике. Ниже будет представлена практика послеоперационной реабилитации больных с повреждением ЧМН. Лишь в последнее время хирурги из Клиники Мейо стали обращать внимание на проблему реабилитации пациентов с повреждениями ЧМН, полученными в результате операции. Ранее эта проблема сопоставлялась и оставлялась нерешенной в связи с чрезвычайной сложностью хирургического вмешательства.
Анатомия окологлоточной области. Клинические аспекты
Знание особенностей расположения клетчаточных пространств, их содержимого как возможного источника опухоли, а также топики фасциальных листков, до известных пределов ограничивающих распространение опухоли в том или ином направлении — совершенно необходимо для ориентировки в клиническом диагнозе. Наш опыт показывает, что знание анатомии этих областей явно недостаточно даже у отоларингологов и стоматологов.
Парафарингеальные клетчаточные пространства ;относятся к глубокой области лица. Последняя отделяется от поверхностной области лица ветвью нижней челюсти, а медиальной границей ее является крыловидный отросток основной кости. ;Боковая глубокая область лица ;включает также подвисочную и крылонебную ямки, пространство между крыловидными мышцами (межкрыловидное пространство), заключенное между латеральной крыловидной мышцей и нижним отделом височной мышцы (височно-крыловидное пространство). В непосредственной близости от парафарингеальных клетчаточных пространств располагаются все отделы глубокой области лица, а также фасциальный футляр околоушной слюнной железы. Глубокий листок фасции околоушной слюнной железы, выстилающий зачелюстную ямку под железой, образует утолщенный тяж, идущий от шиловидного отростка к углу нижней челюсти. Этот тяж, выделяемый искусственно, носит название шило-челюстной связки, которая отграничивает снаружи парафарингеальные области.
Диафрагма Жонеско, основу которой составляют мышцы пучка Риолана и шиловидный отросток, делит боковые отделы окологлоточной области на переднебоковой и заднебоковой. Эта диафрагма прикрепляется в нижних отделах к заднему краю ветви нижней челюсти, тогда как между ветвью и диафрагмой остается желоб или тоннель (шило-челюстной) за счет прикрепления к ветви лишь фасциального тяжа, шило-челюстной связки. Именно через этот тоннель проникает глоточный отросток околоушной слюнной железы с наиболее истонченным участком капсулы, простираясь иногда до стенки глотки (рис.1).

Рисунок 1. Уровень среза и схематическое изображение окологлоточного клетчаточного пространства:
A — просвет глотки; B — передне-боковой отдел окологлоточного клетчаточного пространства; C — задне-боковой отдел окологлоточного клетчаточного пространства; D — позадиглоточный отдел окологлоточной области
Анатомия и физиология параганглиев шеи
Параганлионарная система широко представлена в различных органах и тканях человека в виде рассеянных и собранных в клубочки клеток, связанных с ганглиями. К ним относятся:
— сонные, югулярные, барабанные, орбитальные, парасимпатические, аортальные, легочные клубки;
— поясничный аортальный ганглий (орган Цуккеркандля);
— клубки по ходу артериальных и венозных сосудов конечностей, надкостницы, костного мозга, оболочек головного мозга;
— группы клеток, сопутствующих ;ganglion nodosum ;блуждающего нерва, а также в цилиарном ганглии;
— параганглии в нижней челюсти, в развилке легочной артерии, плевре, бедренной артерии в толще ретроперитонеальной ткани, в брюшине, в крестцовой кости, шишковидной железе.
Функционально и структурально эти формирования близки к клеткам мозгового слоя надпочечников (Н.А. Краевский и др.). Из всех локализаций параганглиом нами исследованы только те, которые имели локализацию в области шеи.
Опухоли из параганглиев в области головы и шеи включают 4 локализации:
— ;glomus tympanicum ;(в области среднего уха);
— ;glomus jugulare;
— ;glomus nodosum vagale;
— ;glomus caroticum.
Наиболее частые опухоли югулярного гломуса, хотя и имеют шейный компонент, но, как правило, распространяются в полость черепа и среднего уха (они нами не изучались, т.к. обычно обследование и оперативное лечение этих больных осуществляется в условиях отоларингологической клиники.)
Большинство авторов соглашается с тем, что параганглии дифференцируются на самых ранних стадиях формирования 3 и 4 бранхиальных дуг с включением невральных элементов языкоглоточного и вагусного происхождения и шейного симпатического ствола. Вопрос мезодермального или эктодермального происхождения параганглионарных структур еще окончательно не решен.
Различают параганглиомы как симпатических, так и парасимпатических параганглиев. Последние подразделяются, как известно, только по локализации, а не по морфологическим или функциональным признакам. Наиболее изучена физиология каротидной зоны и каротидного тельца. Впервые каротидная железа была описана швейцарцем Albrecht von Haler в 1743 г. (цит. по Zbaren, 1985). Кровоснабжение осуществляется в основном через сосуд из наружной сонной артерии. Сенсорная иннервация осуществляется через языкоглоточный нерв (Irvin GAL, 1965). Эпителиоидные клетки богато снабжены нервными окончаниями, которые специализированы для получения химических раздражителей. Каротидное тело представляет собой овоидное образование плотноватой массы размером 6х4х2 мм, расположенное в области развилки сонной артерии с обеих сторон. Результаты стимуляции каротидного тела и зоны каротидного синуса противоположны. Стимуляция хеморецепторной ткани производит нервные импульсы в языкоглоточном нерве и увеличивает скорость, глубину и минутный объем дыхания. Активизация симпатической нервной системы увеличивает частоту пульса; АД, тонус вазоконстрикторов и освобождение адреналина, а также активизирует деятельность коры головного мозга. Эти стимулы одновременно уменьшают артериальный кислородный потенциал, увеличивают напряжение углекислого газа в крови, повышают температуру крови. Известно также, что кровоток и потребление кислорода каротидным тельцем выше, чем в мозге и щитовидной железе.
Существует представление о различном происхождении двух типов клеток, которые встречаются в параганглиях. 1 тип — хромафиноциты: светлые, крупные клетки неправильных очертаний с небольшим круглым ядром. Этот тип клеток, которыми в основном представлен параганглий, происходит из примитивных невральных клеток-предшественников нейроэктодермальной природы. Клетки 1 типа всегда содержат катехоламины в бóльшем или меньшем количестве. Клетки 2 типа — темные, эозинофильные, компактные, несколько меньших размеров. Им принадлежит стромальная функция. Клетки 2 типа связаны со спутниковыми клетками автономного ганглия, могут содержать или не содержать катехоламины. В препарате обычно клетки 1 типа формируют гранулы, а 2 — окружают эти гранулы и менее заметны. Органоидный тип строения сохраняется обычно и в опухолях, и в метастазах.
Однако при электронно-микроскопическом исследовании в цитоплазме всех клеток выявлены электронно-плотные гранулы секрета, аналогичные гранулам клеток мозгового слоя надпочечника, островковой ткани поджелудочной железы, эндокринным клеткам пищеварительного тракта. Содержимое гранул, относится к моноаминам (катехоламины, серотонин, допамин). Гранулы восстанавливают азотно-кислое серебро (аргентаффинная реакция). В процессе онтогенеза хромаффинная ткань подвергается постепенной редукции. Реакция Беца — Генле, в связи с резким уменьшением образования в клетках катехоламинов, становится отрицательной (отсюда термин — нехромаффинные параганглии). Однако более чувствительный флуоресцентный метод определения катехоламинов выявляет их в незначительном количестве во всех клетках. Таким образом, деление параганглиев на хромаффинные и нехромаффинные является условным, а синтез моноаминов, в том числе серотонина и допамина, дает основание отнести параганглии к ;APUD—системе. В настоящее время установлено, что отклонения в химизме крови являются стимулом для активации секреторной деятельности параганглиев и выделения в кровь моноаминов, а возможно, и других медиаторов, регулирующих гомеостаз.
Источником развития опухолей параганглиев являются элементы паренхимы — хромаффиноциты (иначе называемые гломусными, эндокринными, рецепторными, параганглионарными клетками). Эти опухоли включаются в группу новообразований мягких тканей. Приводим на рисунке 2 схему расположения параганглиев в регионе головы, шеи и в соседних областях (коллаж из рисунков Kleinsasser, 1963).

Рисунок 2. Топография параганглиом шеи
Представляем данные о наблюдении 163 больных. Из них мужчин — 53 (32,5%), женщин — 110 (67,5%), т.е. параганглиомы шеи в целом отмечены в 2 раза чаще у женщин, чем у мужчин. Возраст наблюдавшихся нами больных на момент первичного выявления опухоли был от 12 до 70 лет. Основное число пациентов приходится на активный работоспособный возраст — от 20 до 50 лет.
При анализе анатомического расположения исходной опухоли нами, кроме каротидных и вагальных параганглиом, была выявлена группа новообразований, имеющих структуру параганглиомы, но не связанных с сосудистым пучком шеи, т.е. расположенных в областях шеи, где фиксированных параганглиев не отмечено. Более половины наших наблюдений (52,1%) составляет локализация опухоли в области каротидного гломуса. Около трети наблюдений (29,5%) являются вагальными параганглиомами, 10,4% больных страдали параганглиомами, расположенными на шее вне сосудистого пучка, и, наконец, у 8% отмечены множественные параганглиомы различной локализации в области шеи.
В группе пациентов с множественной локализацией опухолей, состоящей из 13 человек, обнаружены 28 опухолей различной локализации, — вагальные, каротидные и барабанного гломуса (в височной кости) с соответствующей клиникой поражения среднего уха. Таким образом, у 163 больных было выявлено 178 опухолей. Всего в наших наблюдениях было 105 параганглием каротидного гломуса и 53 параганглиомы блуждающего нерва.
Клинические проявления параганглиом шеи
В специальной литературе принято рассматривать только местные симптомы, вызванные деформацией области шеи в связи с наличием объемного образования, и неврологические расстройства, связанные с вовлечением в процесс ЧМН, пограничного симпатического шейного ствола и шейных корешков. Нами предложено подразделение симптомов, сопутствующих внеорганным опухолям шеи вообще и параганглиомам в частности, на три группы: общие, местные и неврологические. Каждую группу симптомов нам представляется целесообразным разделять в зависимости от наличия субъективных и объективных проявлений.
Дифференциальный диагноз требуется проводить при параганглиомах шеи с бранхиогенными кистами, смешанными опухолями больших и малых слюнных желез, увеличенными лимфатическими узлами, аневризмами сонных артерий, невриномами, менингиомой, метастазами опухолей в лимфатические узлы шеи и др. В клинических проявлениях параганглиом шеи много общего с другими внеорганными опухолями шеи разнообразной природы. Как те, так и другие представляют собой объемный процесс и деформируют шею и близлежащие органы, вызывая соответствующую симптоматику. Хорошо известны симптомы наиболее частых каротидных параганглиом шеи, менее изучены проявления параганглиом блуждающего нерва. Симптоматика и особенности клинического течения атипичных параганглиом шеи практически не представлены в специальной литературе.
Нам кажется целесообразным подробнее остановиться на клинических проявлениях изучаемых опухолей, так как внимательное изучение симптомов позволяет с большой достоверностью поставить клинический диагноз и определить необходимость и последовательность дальнейших диагностических и лечебных мероприятий. Остановимся также на тех наблюдениях, в которых симптомы были необычными, редкими, затрудняющими установление диагноза.
Возникновение общих симптомов обусловлено, с одной стороны, рефлекторным воздействием на сосудисто-нервный пучок шеи, вследствие постоянного раздражения синокаротидной зоны (синокаротидный синдром). С другой стороны, в последнее время прослежено значение катехоламинпродуцирующей функции параганглиом шеи. Причем какой-либо разницы в тенденции к гиперпродукции катехоламинов как в параганглиомах из симпатических, так и из парасимпатических параганглиев не отмечено.
Клинические проявления каротидных параганглиом шеи
При каротидных параганглиомах шеи общая симптоматика наиболее изучена и многообразна. Выявляется она в основном анамнестически и в процессе наблюдения за больным в период обследования и подготовки к операции. Головные боли, раздражительность, субфебрильная температура, бессонница более часто отмечаются при этой локализации параганглиом, чем при других. Колебания АД также обычно обращают на себя внимание и характерны для пациентов старшего возраста, как правило, после 40 лет.
Длительное время эти явления расцениваются как следствие гипертонической болезни или нервного стресса в результате болезни. Но со временем мы убедились, что при других локализациях параганглиом эти реактивные состояния более редки или менее выражены. Во всяком случае, седативную терапию приходится назначать с первых дней пребывания в стационаре именно пациентам с каротидными параганглиомами. Эти больные обычно требуют к себе повышенного внимания. Они, как правило, уже имеют опыт неудачных операций, произведенных в других учреждениях, часто под местной анестезией.
Проводится также и ;специфическая гипотензивная терапия. Причем, если снижение АД достигается с трудом, то, как правило, специальное обследование выявляет и повышение содержания катехоламинов в моче и крови. Это является сигналом к более длительной предоперационной гипотензивной терапии, и в дальнейшем — к ведению наркоза с учетом данных клинического наблюдения.
При параганглиомах шеи местное проявление тех или иных симптомов зависит от исходной локализации, размеров и характера местного роста опухоли (экстенсивный или инфильтративный).
Местные симптомы
Являются результатом объемного процесса, развивающегося в мягких тканях шеи по ходу сосудисто-нервного пучка шеи и в окологлоточной области, разделяют на ;глоточные ;и ;шейные. Оценивать их необходимо под визуальным контролем снаружи и со стороны глотки и гортани.
Шейные симптомы
Наружная деформация шеи по мере роста параганглиом каротидного тельца отмечается преимущественно на границе средней и верхней трети. Рост опухоли чаще отмечается в направлении верхнебоковых отделов шеи и к основанию черепа. Затем деформация распространяется в задние отделы подчелюстного треугольника и в верхние отделы сонного треугольника. Значительно реже, при размерах опухоли более 9 см в наибольшем измерении, опухоль распространялась в направлении средних отделов глотки и гортани, т.е. вниз по фасциальному влагалищу сосудисто-нервного пучка шеи. Таким образом, нижняя граница фасциального футляра сосудистого пучка наиболее устойчива к распространению опухоли.
Глоточные симптомы
В ряде случаев возникает и объективная симптоматика окологлоточного распространения опухоли (по нашим данным в 11% случаев всех каротидных параганглиом). Степень изменений зависит от размеров новообразования: от неразличимых на глаз и определяющихся только пальпаторно и подтверждаемых специальными методами обследования (УЗИ, КТ, АГ), до значительной деформации шеи в области верхнебоковых отделов и зачелюстной ямки. При всех случаях сопутствующего парафарингеального роста каротидная хемодектома вызывает умеренную деформацию глотки. Окологлоточное распространение выявляется только во время операции, когда часть опухоли приходится отделять от глоточных мышц на уровне средней и верхней трети глотки. Эти операционные данные ретроспективно подтверждаются результатами рентгенологического исследования.
Головокружение
Отмечается у пациентов со значительными размерами опухолей и особенно часто проявляется при резких поворотах головы.
Обморочные состояния
Отмечались у больных, которым ранее произведена операция по поводу каротидной параганглиомы с противоположной стороны с резекцией бифуркации.
Эти симптомы в ряде случаев могут быть отнесены за счет сопутствующих заболеваний, в особенности у лиц пожилого возраста. Дифференцировать происхождение симптома можно в ряде случаев лишь на основании их ликвидации после радикального удаления опухоли.
Для клинической оценки распространенности опухоли со стороны глотки исключительное значение имеет пальпация, в том числе бимануальная, так как визуально деформация глотки может быть минимальной. При этом уточняется размер, форма и локализация опухоли, ее смещаемость, расположение относительно магистральных сосудов, отношение к основанию черепа, консистенция, однородность, наличие нескольких опухолевых узлов и т.д.
При пальпации, по возможности, оцениваются пульсация опухоли и направление смещения магистральных сосудов. Учитывая возможность окологлоточного распространения опухоли без заметной деформации глотки (т.н. ;скрытый парафарингеальный компонент), пальпаторное исследование в клиническом обследовании больных параганглиомами приобретает значение важнейшего диагностического приема.
При пальпации шеи для оценки уровня кровоснабжения опухоли целесообразно предпринять пробу с пережатием общей сонной артерии, что в ряде случаев позволяет дифференцировать аневризму сонных артерий. Симптом уменьшения опухоли при пережатии общей сонной артерии свидетельствует о ее хорошем кровоснабжении и может быть рекомендован как прием, выявляющий обильную васкуляризацию любого внеорганного новообразования шеи.
Все каротидные параганглиомы формально имеют парафарингеальное распространение, т.к. заднебоковой отдел окологлоточного пространства имеет нижней границей зону развилки общей сонной артерии. Но реальное влияние на особенности хода хирургического вмешательства парафарингеальное распространение при каротидных параганглиомах имело только у 9 больных (8,6%).
Пальпаторное исследование ориентировочно устанавливает источник и размеры опухоли. ;Пальпация обычно вызывает кашель при давлении на опухоль, что является одним из признаков его связи с сосудисто-нервным пучком шеи и, в большей степени, с блуждающим нервом. Важность этого приема подчеркивают многие авторы. Необходимо оценить и наличие ;пульсации опухоли ;— как на шее, так и со стороны глотки. В ряде случаев, несмотря на передаточную пульсацию опухоли, удается определить направление смещения магистральных сосудов шеи новообразованием и выявить расположение сонных артерий на поверхности опухоли.
Клиническое проявление вагальных параганглиом
Параганглиомы блуждающего нерва чаще, чем каротидные, были представлены плотными непульсирующими опухолями. Подобный факт некоторые авторы склонны рассматривать как признак злокачественности. Наши клинические данные не подтверждают этого. ;Субъективно вагальные параганглиомы, как правило, вызывают ;дискомфорт, ощущение инородного тела, першение в горле, заложенность в ухе, как следствие деформации глотки, то есть парафарингеального расположения опухоли. У наших пациентов в 10% случаев параганглиомы шеи были выявлены врачом во время осмотра — по поводу другого заболевания или профилактического, т.е. перечисленная симптоматика отсутствовала. При больших размерах опухоли отмечалась ;гнусавость открытого типа, т.е. связанная с недостаточностью прилегания мягкого неба к глотке из-за больших размеров опухоли. Очень большая опухоль может обусловить затруднения при глотании и дыхании, в связи с чем у больного отмечается вынужденное положение головы.
Средний размер параганглиом блуждающего нерва заметно превосходит таковой опухолей каротидного гломуса. Опухоли менее 5,0 см не выявлялись. Наибольший размер опухоли из оперированных нами составлял 12 см.
В клинике и распознавании хемодектом шеи большое значение приобретает и третья группа симптомов — ;неврологические.
Неврологические симптомы
В заднебоковых отделах парафарингеальной области проходят IХ-ХП пары ЧМН и расположен симпатический пограничный шейный ствол с его верхним шейным узлом, ;ganglion nodosum ;блуждающего нерва, а также глоточное сплетение. В ряде случаев только существование упорных каузалгий и гиперпатий в области глотки и верхнебоковых отделов шеи могут служить показанием для обследования с целью исключения опухоли под основанием черепа.
Неврологические симптомы у больных параганглиомами блуждающего нерва наблюдались намного чаще, чем при каротидных параганглиомах. По характеру операционных находок считаем, что нарушения нервной проводимости связаны с обрастанием нервов опухолью или со сдавлением их, так как в ряде случаев, если нерв был распластан на опухоли, тщательная препаровка его и сохранение во время операции позволяют восстановить функцию.
Симптоматика поражения нервных стволов и нервных ганглиев, расположенных в описываемой области, может быть установлена лишь при тщательном неврологическом обследовании. Поражение IX ЧМН клинически выявить чрезвычайно трудно, так как зону его иннервации захватывают и соседние двигательные нервы, и только при полном каудальном параличе ощутим бывает и его блок. Повреждение Х ЧМН выявлялось по отсутствию движений гомолатеральной половины гортани, по отсутствию движений в диафрагме, выявляемых рентгенологически. Если же не двигалась и соименная половина мягкого неба, то имело место тотальное поражение IX и Х ЧМН. Поэтому изолированное поражение IX ЧМН нами не выделялось.
Отсутствие проводимости в XII ЧМН проявляло себя отклонением языка в пораженную сторону. Проявления полного повреждения пограничного симпатического шейного ствола общеизвестны (синдром Клода — Бернара — Горнера). Известны и такие редкие симптомы как гиперпатии и каузалгии, связанные с его ущемлением. Обычно полное пересечение ствола избавляет от крайне неприятных ощущений, связанных с его частичным повреждением. Поэтому мы предпочитали не сохранять его во время операции.
Часть симптомов (IX, Х пара) выявляются только при ;непрямом осмотре гортани и тщательном осмотре глотки с освещением. Врач, обследующий больного, должен владеть методикой такого осмотра и знанием соответствующих проявлений поражений ЧМН. Сам больной указывает на слабость отдельных групп мышц, охриплость, отклонение языка, расстройство глотания, тахикардию. При медленном развитии пареза и длительном его существовании до операции больной удовлетворительно приспосабливается к явлениям каудального паралича.
Клинические проявления параганглиом шеи нетипичной локализации
Третья группа параганглиом шеи характеризуется преимущественно симптомами, характерными для внеорганных опухолей, не сопровождающихся развитием обильной сети кровеносных сосудов. Учитывая отсутствие характерной для типичных параганглиом локализации и симптоматики (пульсация и др.), ни в одном из наблюдаемых нами случаев до операции диагноз параганглиомы шеи атипичной локализации установлен не был. Остаются неясными источники этих опухолей. Мы наблюдали опухоли во всех отделах шеи, и условно разделили их по локализации на три группы: верхней, средней и нижней трети шеи.
Общей и неврологической симптоматики при этих новообразованиях на первых этапах развития опухоли не выявлялось. Неврологическая симптоматика отмечена в результате операционной травмы и при распространенных рецидивах и была идентична таковой при других параганглиомах шеи.
Следует отметить, что атипичные параганглиомы возникают чаще в верхнебоковых отделах шеи.
Указание на развитие параганглиом шеи в зонах, где фиксированные ганглии неизвестны, встречаются в литературе довольно часто, но, как правило, не приводится собственных наблюдений, а имеются лишь ссылки на других авторов. Такие опухоли трактуются как исходящие из подъязычного нерва, шейных корешков, из мелких веточек любого нерва шеи и т.д.
В наших наблюдениях атипичных хемодектом не удалось проследить определенно источник этих опухолей. Однако обращает на себя внимание несколько особенностей при развитии этих опухолей:
1. Относительно медленное развитие заболевания. Так, у 4 наших больных опухоль до первой операции существовала от 4 до 9 лет. Остальные больные были оперированы в первый год после обнаружения опухоли, без существенного роста опухоли за это время.
2. Злокачественный характер опухоли. Во всех случаях морфологически выявлен злокачественный характер параганглиом. Причем метаплазия в повторных рецидивах у одного и того же больного нарастала.
3. Упорное рецидивирование. У 13 наших пациентов возникали неоднократные рецидивы.
Клинические проявления множественных и семейных параганглиом шеи
Множественный и семейный характер параганглиом нередко сочетается. До 25% множественных опухолей имеют семейный характер. Поэтому статистические данные о них обычно приводятся вместе.
Множественные опухоли ;в наших наблюдениях были представлены только типичными локализациями. Выявленные у 3 пациентов параганглиомы барабанного гломуса также относятся к типичным локализациям этих новообразований. Клинические проявления параганглиом собственно шеи не отличались от таковых при развитии солитарных опухолей.
Вторые опухоли могут быть обнаружены либо сразу, либо в различные сроки от выявления первой опухоли (в наших наблюдениях с интервалом до 17 лет). Знание о наличии подобной патологии в семье воспринимается больными по-разному. С одной стороны, пациенты могли длительно не обращаться к врачу, зная об относительно доброкачественном развитии заболевания (до 25 лет и более). Нередко пациенты с множественными и семейными параганглиомами в дальнейшем отказываются от операции после информации о высоком риске хирургического вмешательства. С другой стороны, у них имело место значительно более раннее выявление опухолей шеи, что определяло в этих случаях удаление опухолей без серьезных последствий.
Злокачественный характер заболевания по данным гистологического исследования диагностирован в половине случаев множественных параганглиом. У 3 больных при развитии вагальной параганглиомы со стороны, противоположной каротидной параганглиоме, диагностированы метастазы в регионарные лимфатические узлы. Таким образом, клинический вариант злокачественного развития параганглиом отмечен в 23% случаев множественных параганглиом. В этих же случаях имели место клинические признаки катехоламинпродуцирующей функции новообразований: нестабильность артериального давления, головные боли. Ряд авторов высказывает мнение, что в таких случаях некие гипотетические врожденные функциональные особенности требуют избыточной выработки катехоламинов и после удаления каротидной параганглиомы с одной стороны развивается гиперплазия аналогичной ткани с другой. Из этих 3 больных в наших наблюдениях двое были оперированы с обеих сторон; у одной больной удалена каротидная параганглиома с одной стороны, а каротидная хемодектома, имеющаяся с другой, за 10 лет существенно не изменилась.
Семейные параганглиомы шеи ;отмечены у 6 больных, 4 из которых имели и множественные локализации опухолей. Двое больных (брат и сестра) имели солитарные опухоли, соответственно каротидную и вагальную параганглиомы. В наших наблюдениях представители одной семьи фигурируют в двух случаях (4 больных). Наличие наследственного характера заболевания у других пациентов выявлялось из анамнеза.
Если в отношении параганглиом шеи часто дискутируется вопрос о выжидательной и консервативной тактике, то в этой группе параганглиом шеи дискуссия, возможно, наиболее целесообразна в связи с доброкачественным характером развития новообразований. Нам представляется, что отказ от операции двух пациентов с двусторонними, медленно растущими каротидными параганглиомами, не может являться основанием для выжидательной тактики хирурга.
Рост опухоли у большинства больных довольно интенсивный, размер опухоли не исключает резекции сосудов при операции. Кроме того, возможность злокачественного варианта опухоли особенно должна склонять онколога к выбору активной тактики.
Современные методы диагностики параганглиом шеи
Получение перед операцией информации о конкретных особенностях опухоли (объем, размеры, протяженность, форма, глубина залегания, взаимоотношение с магистральными сосудами и окружающими тканями, в особенности с основанием черепа) имеет большое практическое значение. Уточненная диагностика при внеорганных опухолях шеи до хирургического вмешательства доступна только клиникам, занимающимся вплотную этой проблемой и располагающим современной диагностической аппаратурой. Разработка конкретных показаний к специальным диагностическим приемам в зависимости от клинического обследования является остро стоящей проблемой для подразделений, обеспечивающих хирургическое лечение опухолей головы и шеи.
Врачи при подозрении на хемодектому шеи прежде всего ставят перед собой задачу максимально визуализировать новообразование и магистральные сосуды шеи. Для этих целей использовались ;тепловидение, радионуклидный метод. Последние апробированы у ряда наших больных, и был получен вывод о возможности их применения при данном классе опухолей (Джумаев М.Г.). Так, ;радионуклидное исследование ;выявило, что злокачественные по морфологическому строению опухоли, имеют свойство накапливать до 140% радиофармацевтических препаратов (РФП). Но, поскольку корреляции этих данных с клинически злокачественным характером опухолей не получено, использование сцинтиграфических исследований при параганглиомах шеи в каждодневной практике не проводилось.
Аналогичные выводы сделаны в отношении ;тепловидения. Колебания температуры кожи над опухолью зависят от уровня васкуляризации ее, от активности пролиферативных процессов. Ненадежность оценки их уровня только по данным тепловидения, значительное количество ложно положительных данных, позволило в дальнейшем отказаться от их применения. Большинство сведений можно получить при использовании других, обязательных при данной патологии, диагностических приемов.
Известную роль в оценке деформации глотки может иметь ;фиброскопия глотки, которая позволяет обнаружить смещение боковой стенки в носо-, рото— и в гортаноглотке. По вертикальной протяженности смещения можно судить об источнике, величине и форме опухоли. Различимая на глаз пульсация поверхности глотки может указать на вариант расположения магистральных сосудов относительно опухоли. Иногда, если опухоль низко расположена и ее нижний полюс прикрыт глоточным жомом, можно использовать ;пробу Вальсальва, чтобы увеличить длину воздушного столба глотки и иметь возможность обзора нижних отделов гортаноглотки. При этом фиброскоп должен использоваться без загубника.
УЗИ у больных параганглиомами шеи
Особое внимание мы уделяем на первых этапах обследования УЗКТ шеи. Данные этого метода существенно дополняют и расширяют представления, полученные при пальпации. С появлением допплерографии появилась возможность решить на этапе поликлинического обследования многие вопросы в отношении состояния магистральных сосудов шеи. Также выявляется истинный размер опухоли, соотношение с позвоночником и магистральными сосудами шеи. При новообразованиях большого размера УЗИ позволяет проследить поверхностное расположение сосудов на опухоли или муфтообразное обрастание и сужение просвета сонных артерий.
Не останавливаясь на хорошо известных признаках хемодектом, выявляемых при УЗИ, отметим, что обследование этим способом верхних отделов шеи, за восходящей ветвью нижней челюсти затруднительно. Целесообразность применения данного исследования следует из того факта, что у всех больных параганглиомами шеи, с наличием регионарных метастазов, именно при УЗИ было указано на специфический характер увеличенных регионарных лимфатических узлов шеи. При этом ни АГ, ни КТ подобных результатов не представили. Таким образом, для диагностики регионарных мегастазов параганглиом шеи эффективность УЗИ оказалась значительно выше КТ.
Кроме того, о необходимости включения УЗИ в комплексное исследование больных с параганглиомами шеи говорит тот факт, что при аневризме сонной артерии, когда ангиографическая картина симулировала каротидную параганглиому, заключение УЗИ было также правильным.
У части больных выполнено ультразвуковое сканирование в В—режиме ЦДК. Результаты этих исследований будут изложены ниже.
Рентгенологическое обследование в диагностике параганглиом шеи
Современные методы рентгенологического обследования широко применяются при мягкотканных опухолях области шеи. Иногда использование того или иного метода не оправдано, а зачастую они дублируют друг друга.
Для ускорения и повышения качества диагностики опухолей боковых отделов шеи мы различаем две условные группы, принадлежность к которым устанавливается пальпаторно.
В ;первую группу ;входят больные с новообразованиями, расположенными непосредственно у основания черепа.
Вторую группу ;составляют пациенты с опухолями, не достигающими основания черепа.
Тактика обследования больных в этих группах отличается.
При локализации опухоли у основания черепа на первом этапе обследования должна проводиться, как более информативная в отношении состояния костных структур основания черепа, ;рентгенотомография ;и/или ;КТ лицевого скелета костей основания черепа. Пациентам при высоком распространении новообразований проводилось исследование основания черепа рутинными способами. После обследования мы, как правило совместно с рентгенологами, изучали полученные данные для выработки ассоциативных представлений о рентгенологических проявлениях параганглиом.
Некоторые авторы рекомендуют выполнение обзорной рентгенографии шеи и при локализации опухоли в средних отделах шеи. В нашей клинике подобных исследований не производится, т. к. в практике онкохирурга достаточно информативными являются данные, полученные при пальпаторном обследовании и УЗИ мягкотканных образований шеи. Мы не отказались от рутинного рентгенологического обследования костных структур зоны основания черепа при крайне высоком расположении опухоли, поскольку хирургические возможности ограничивает только состояние костей основания черепа, не выявляемое клинически.
Однако мы не исключаем наличие ситуаций, требующих и при срединном расположении опухоли на шее, необходимости рентгенологического исследования органов шеи (смещение и разрушение трахеи, гортани, изменение костных структур позвоночника и т.д.). Но эти исследования нам представляется целесообразным проводить ;по показаниям.
У больных второй группы план обследования несколько другой. При локализации опухоли в проекции развилки общей сонной артерии необходимо проводить на первом этапе УЗИ. Диагноз каротидной хемодектомы наиболее вероятен, если указанное исследование новообразования определяет, что оно находится между ветвями общей сонной артерии. Тем самым указывается алгоритм дальнейших этапов диагностики. Так, если недостаточно информации получено после выполнения УЗИ и фиброскопии глотки, при каротидных хемодектомах нижний уровень поражения можно установить с помощью ;исследования гортаноглотки с контрастной взвесью. Обычно это исследование показано при невозможности выполнить КТ или при неудавшейся ангиографии. При этом в ряде случаев выявляется ;симптом валлекулярного стаза, являющийся следствием нарушения иннервации глотки.
Роль КТ в обследовании больных с параганглиомами шеи
В последние годы в нашей клинике большое внимание в диагностике хемодектом шеи отводится рентгенокомпьютерной томографии (РКТ). Это исследование позволяет уточнить не только локализацию, размеры и взаимоотношение хемодектом с окружающими органами и тканями, но и по предварительным данным отличить доброкачественные и злокачественные варианты этих опухолей в соответствии с морфологической структурой опухоли.
Доброкачественные хемодектомы ;в отличие от злокачественных ;характеризуются однородной структурой и четкими контурами. Замечено также различие плотности тканей доброкачественных и злокачественных новообразований. При злокачественных параганглиомах каротидного тельца плотность опухолей выше, чем при доброкачественных, и составляет +54 ЕД (против +44 ЕД). Отмечено также, что параганглиомы блуждающего нерва, независимо от гистологического варианта опухоли, имели плотность +43 ЕД.
Динамическая КТ параганглионарных опухолей с контрастированием сосудистого русла ;более четко отражает контуры и размеры опухоли, протяженность, смещение и разрушение кости, а также изменения размеров внутреннего просвета и структуры внутренней стенки артерии. Особенно это касается СКТ. Данные будут изложены дальше.
Таким образом, сопоставление данных КТ с прочими результатами клинического обследования позволяет решать множество задач в отношении уточненной дооперационной диагностики.
Следует отметить и еще одну важную функцию КТ. Исследование незаменимо в планировании лучевого воздействия на опухоль, при неоперабельных новообразованиях, а также для динамического наблюдения за состоянием тканей основания черепа.
Селективная артериография общей сонной артерии в диагностике параганглиом шеи
АГ была произведена 134 нашим больным. Закономерности смещения сонных артерий изучались неоднократно, в том числе в наших наблюдениях. Учитывая расположение каротидного тельца на верхнезадней поверхности бифуркации, чаще наружная сонная артерия и ее ветви смещены вперед и в медиальную сторону. Внутренняя сонная артерия закономерно отдавливается опухолью в заднелатеральном направлении. Типичен в наших наблюдениях ;симптом ангуляции, являющийся классическим для каротидных параганглиом. Он возникает за счет смещения опухолью ветвей общей сонной артерии и увеличения угла отхождения внутренней и наружной сонных артерий. Степень разведения ветвей сонной артерии опухолью различна и зависит от размеров опухоли.
По ангиограммам, выполнявшимся рутинным методом, иногда трудно судить об уровне кровоснабжения опухоли. Так, в наших наблюдениях были случаи чрезвычайно быстрого сброса контрастного вещества в венозное русло, что было существенно короче интервала между кадрами ангиограммы, и истинное кровенаполнение опухоли не регистрировалось на пленке.
В этих случаях важно сопоставление с клиническими данными. Такие опухоли интенсивно пульсируют, иногда даже с возможностью визуального наблюдения. Ошибок удается избежать при ЦДК или при регистрации исследования на кинопленке, когда частота кадров значительно выше традиционной покадровой АГ.
Ангиографическая семиотика каротидных хемодектом имеет также ряд других типичных признаков: ;симптом лиры ;или ;симптом клешни рака ;в краниальном направлении, где эти артерии сходились. Особенно велика ценность ангиограмм, на которых прослеживается источник кровоснабжения опухоли. Хорошо прослеживается увеличение артерии каротидного тельца, питающей опухоль.
Знание ;феномена закономерного смещения сонных артерий, безусловно, облегчает ориентировку хирурга в поиске и выделении их из опухоли при резкой дистопии сосудисто-нервного пучка шеи. Извилистость дистального сегмента внутренней сонной артерии может указывать на возможность производства реконструкции без применения трансплантатов. Для планирования хирургического вмешательства важна также оценка внутренних контуров сонных артерий. Сразу отметим, что истончение стенки сонных артерий при наличии больших опухолей, выявлявшееся при операции, можно проследить и по данным ангиографии. Но истинного прорастания опухолью сосудов не выявили ни в одном из наших наблюдений.
Часто отмечаются избыточная длина и экстравазальное сдавление артерий, муфтообразный вид опухоли, быстрая венозная фаза, распространение опухоли ниже развилки общей сонной артерии, деформация последней, как правило, вынуждающие планировать резекцию и пластику магистральных сосудов шеи.
В ;рентгеноконтрастном изображении ;каротидные хемодектомы характеризовались ;высокой степенью васкуляризации опухоли и строгой локализацией их в развилке сонной артерии. Многочисленные патологические сосуды артериального типа отходили преимущественно от ветвей наружной сонной артерии. Кроме того, активное участие в кровоснабжении хемодектом принимали артерия каротидного тельца, и коллатеральные ветви подключичной и позвоночной артерии.
Со стороны общей сонной артерии и ее бифуркации часто отмечалось явное увеличение диаметра без изменения контуров сосудистой стенки. Контуры дистальных сегментов наружных и внутренних сонных артерий практически были не изменены в большинстве случаев. Однако диаметры устьев внутренней и особенно наружной сонной артерии во всех случаях были несколько расширены. Наряду с этим имелись признаки явного сдавления артерий за счет опухоли. Протяженность суженных сегментов достигала нескольких см на уровне максимального диаметра опухоли.
Слабо контрастируемые хемодектомы (чаще это вагальные параганглиомы) при ангиографическом исследовании не дифференцируются от других маловаскуляризированных, неконтрастируемых опухолей верхних отделов шеи. В некоторых случаях трактовка полученных при ангиографии данных затруднена из-за недостаточности опыта.
Несмотря на большое диагностическое значение, артериография сонных артерий имеет недостатки — непереносимость некоторыми больными контрастных препаратов, трудность введения катетера в общую сонную артерию, опасность временных и стойких нарушений кровообращения в системе сонных артерий.
МРТ в диагностике параганглиом шеи
МРТ — диагностический метод, прекрасно зарекомендовавший себя в онкологии. МРТ отражает состояние мягкотканных структур, позволяет провести дифференциальный диагноз между воспалительным процессом и опухолью.
К сожалению, при этом виде исследования лишь констатируется наличие опухоли, тогда как состояние сосудистого русла и костных структур, окружающих опухоль, при доступном нам варианте исследования, проследить не удается.
Наша позиция согласуется с мнением ряда авторов (David Р., 1990), что МРТ может быть полезной при обследования больных с небольшим объемом каротидной хемодектомы, когда следует оценивать прежде всего сосудистое русло и взаимоотношение опухоли с окружающими мягкими тканями.
СКТ в комплексной диагностике параганглиом шеи
Возможности КТ и СКТ в оценке взаимоотношения опухоли с окружающими ее органами и тканями шеи оказались значительно выше, чем у АГ и УЗИ. Это обусловлено возможностью получения на томограммах изображения тканей и проведения денситометрии. Получение изображения структур шеи в третьей, поперечной плоскости позволило на любом заданном уровне достоверно оценить взаимоотношение опухоли с органами шеи. Так, в 85,7% случаев была выявлена деформация боковой стенки глотки, оттеснение опухолью подчелюстной слюнной железы — в 73%, а в 31,1% случаев новообразование интимно прилежало к щитовидной железе.
Оценка топографии сонных артерий по отношению к опухоли показала низкую информативность нативной КТ с динамическим контрастным усилением в определении этих данных.
Контрастная АГ оказалась менее информативной в определении степени охвата опухолью сонных артерий и протяженности этого поражения. Так, при определении этих параметров чувствительность метода не превышала соответственно 76,5 и 47,1%.
Использование комплексного ультразвукового метода и СКТ позволило получать более полную информацию о степени и протяженности охвата сонных артерий опухолью. Проведенное сопоставление результатов этих исследований с интраоперационной картиной выявило совпадение показателей в 100% при использовании обоих методов визуализации и 95,55% при использовании только СКТ. Чувствительность же комплексного ультразвукового метода была ниже и составила 91,7%.
Информативность СКТ и комплексного ультразвукового метода в определении расположения верхнего полюса параганглиомы и состояния дистальной части внутренней сонной артерии оказались примерно равными и составили 100; 95,8; 95,5 и 91,7% соответственно.
Рентгенконтрастная каротидная АГ оказалась менее чувствительным методом, чем СКТ и комплексное УЗИ в диагностике взаимоотношения параганглиом с внутренней сонной артерией и состоянии дистальной части внутренней сонной артерии. Ее чувствительность в определении этих параметров составила 76,6 и 79,4% соответственно.
Как показали наши исследования, сочетание возможностей этих методов позволяет получить исключительно точную информацию обо всех характеристиках опухолевого роста, что позволяет заранее определить оптимальный вариант операций в каждом конкретном случае и избежать непредвиденных ситуаций, чреватых опасными осложнениями.
На основании проведенных исследований были разработаны следующие принципы применения основных инструментальных методов диагностики параганглиом шеи.
Комплексное УЗИ должно являться первоначальным и основным методом диагностики. Преимущества его определяются доступностью, высокой информативностью, необременительностью для больного и возможностью проведения повторных исследований для оценки процесса в динамике. Практически важно, что комплексное УЗИ позволяет решить большинство вопросов, связанных с определением размеров, локализации, взаимоотношения опухоли с сонными артериями, что является необходимым при выборе показаний, тактики и метода хирургического лечения.
Наибольшей информативностью обладает комплексное использование УЗИ и СКТ, что позволяет получить наиболее точную информацию о степени охвата опухолью сонных артерий, состояния дистального сегмента внутренней сонной артерии, взаимоотношениях параганглиомы с органами шеи и распространенности опухолевого процесса. СКТ дает исключительную возможность получить изображение опухоли и сонных артерий на любом заданном уровне и оценить протяженность их поражения.
Опыт, имеющийся у нас, показал, что внедрение комплексного УЗИ-метода и СКТ уменьшило потребность в в диагностической АГ. Однако в сложных дифференциально-диагностических случаях и при необходимости дооперационной окклюзии артерий, кровоснабжающих опухоль, показана полипозиционная селективная артериография.
Цитологическое исследование
Диагностика морфологической принадлежности опухоли имеет большое значение для определения лечебной тактики. Верификация диагноза до операции при внеорганных опухолях шеи обычно достигается путем аспирационной пункции с последующим цитологическим исследованием. Метод цитологического исследования новообразований в 70-е гг. ХХ в. достиг значительного развития. В литературных источниках сведений о пункции хемодектом шеи со стороны полости рта не имеется. Большинство авторов пунктируют опухоли со стороны шеи. В литературе встречаются и категорические возражения против попыток цитологической верификации диагноза при параганглиомах шеи.
В нашей практике отработана методика цитологической верификации внеорганных опухолей шеи, которую мы используем при хемодектомах шеи. Забор материала может быть осуществлен как со стороны шеи, так и со стороны глотки. В последнем случае используется ;аппликационная анестезия 10% р-ром лидокаина. Опухоль обычно пунктируют в нескольких направлениях. Эта манипуляция, как правило, проводится в амбулаторных условиях, при необходимости неоднократно. При пункции со стороны полости рта удобно пользоваться иглой для спинномозговых пункций (наличие в ней мандрена и достаточная ее длина). В наших наблюдениях цитологическое исследование пунктата произведено 107 больным, 17 из них — неоднократно (всего 131 исследование). Со стороны полости рта пункции произведены у 12 больных, со стороны шеи — в остальных случаях.
При цитологическом исследовании следует обращать внимание на ряд косвенных диагностических признаков, получаемых при пункции: плотность опухоли; количество крови в шприце; как поступает кровь в шприц при отрицательном давлении: струей или пенится; обильный или скудный характер пунктата; его фрагментарность и т.д. Обилие крови в шприце при пункции из разных участков опухоли свидетельствует о ее хорошем кровоснабжении, а характер поступления крови в шприц при условии, что игла в опухоли, а не в сосуде, свидетельствует о калибре сосудов. Полученные данные могут служить одним из показаний для ангиографического исследования.
При отрицательном результате пункции тонкой иглой мы используем повторную пункцию с использованием иглы большего диаметра. Иглу в опухоль следует вводить с мандреном. После извлечения последнего следует производить забор материала, поворачивая иглу вокруг оси. Учитывая необходимость в ряде случаев дифференцировать хемодектому шеи с неопухолевой патологией зоны магистральных сосудов шеи (аневризма, склеротические изменения бифуркации общей сонной артерии), мы проводим пункцию пульсирующих опухолей только после УЗИ патологического очага. Важным приемом при обильном кровоснабжении опухоли считаем пережатие ассистентом общей сонной артерии, что сопровождается временным обескровливанием опухоли и позволяет забрать в шприц клетки собственно опухоли. При извлечении иглы необходимо также создавать в ней отрицательное давление, но только в то время, пока игла находится в опухоли, иначе произойдет нежелательное попадание слюны или фрагментов эпидермиса в шприц, и опухолевые клетки в пунктате подвергнутся лизису.
Кровотечение из опухоли, отмечающееся в месте инъекции, особенно при пункциях со стороны полости рта, и, видимо, настораживающее иностранных авторов, которые категорически возражают против пункции параганглиом шеи, мы останавливали путем прижатия марлевого тампона на несколько минут. Такая необходимость возникла в трех случаях и кровотечение быстро прекратилось.
Следует отметить, что по мере накопления опыта информативность цитологического метода исследования существенно повысилась. В последние 10 лет до 45% параганглиом верифицируются цитологически.
Ошибки в диагностике параганглиом шеи
В диагностике параганглиом шеи обычно отмечаются ошибки двух видов.
С одной стороны, наблюдается недооценка клинических симптомов (гиподиагностика), когда при наличии параганглиомы на шее опухоль расценивается как лимфоузел, невринома, бранхиогенная киста и пр. Такие ошибки в основном имели место у наших больных при обращении в неспециализированное учреждение.
С другой стороны, в наших наблюдениях бывали случаи ;гипердиагностики, когда существующие изменения на шее опухолевой и неопухолевой природы были расценены как хемодектома шеи. Эти наблюдения достойны особого внимания, т.к. случаи гипердиагностики возможны только при большом количестве сходных по клиническим проявлениям внеорганных опухолей и другой сосудистой патологии, обследованием и наблюдением которых располагает ГУ РОНЦ им. Н.Н. Блохина РАМН.
Кроме рассматриваемых 163 больных с параганглиомами шеи мы изучили истории болезни еще 23 больных, у которых до операции, и в ряде случаев даже до получения данных окончательного гистологического исследования, ставился диагноз параганглиома шеи.
Среди этих больных были страдавшие новообразованиями с богато развитой сосудистой сетью и реже — с сосудистой патологией в зоне бифуркации общей сонной артерии.
Полагаем целесообразным представить наиболее типичные из этих наблюдении с тем, чтобы продемонстрировать объективные трудности в установлении диагноза. Следует отметить, что уточненная диагностика при внеорганных опухолях шеи до хирургического вмешательства доступна только клиникам, вплотную занимающимся этой проблемой и располагающим убедительными клиническим опытом и возможностями современного обследования больных. Разработка показаний к специальным диагностическим приемам в зависимости от клинических данных является остро стоящей проблемой для хирургических подразделений, обеспечивающих лечение опухолей головы и шеи. Наш репрезентативный материал позволяет подытожить данные клинического проявления различных опухолей и опухолеподобных образований в области развилки общей сонной артерии.
Гиподиагностика параганглиом шеи
Дифференциальная диагностика хемодектом шеи, как указывалось ранее, проводится с различными внеорганными опухолями шеи, метастазами в лимфатические узлы шеи опухолей различной локализации, бранхиогенными кистами и др. Такие диагнозы фигурировали в направлениях на консультацию.
В нашем учреждении отмечены также аналогичные ошибки, как правило, связанные с объективными трудностями в клинических проявлениях параранглиом шеи. Так, гиподиагностика отмечена у трех больных каротидной параганглиомой (3% числа всех каротидных параганглиом). В одном случае — при наличии непульсирующей каротидной параганглиомы. В двух других — при операции по поводу рака щитовидной железы, когда во время операции были обнаружены опухоли небольших размеров в развилке общей сонной артерии. В этих случаях произведены радикальные операции: в одном случае — с сохранением магистральных сосудов, несмотря на отсутствие адекватной подготовки к операции.
В ходе операции, как правило, с первых этапов выделения самой опухоли диагноз становился ясен. В одном случае ошибка была обусловлена ориентировкой только на данные клинического исследования. Специальных видов исследования проведено не было.
Значительно большее количество подобных ошибок в плане гиподиагностики выявлено при вагальных параганглиомах, так как при этой локализации чаще встречаются непульсирующие опухоли. Надо отметить, что большинство этих ошибок было в годы становления отделения (до 1970 г.). Так, с диагнозом невринома или внеорганная опухоль шеи оперированы 9 больных, окончательный гистологический диагноз у которых был вагальная параганглиома (17,6% от числа всех вагальных параганглиом).
И, наконец, атипичные опухоли. Все больные были оперированы с диагнозами внеорганная опухоль шеи, невринома, рак щитовидной железы. За исключением одного случая, когда опухоль располагалась в средней трети шеи и пульсировала. Таким образом, ошибочный диагноз составляет 94%.
Диагностические ошибки при сосудистой патологии зоны бифуркации
У 9 больных с сосудистой патологией в зоне развилки общей сонной артерии поставлен ошибочный диагноз. Среди них были 3 пациента с атеросклеротическими изменениями сосудистой стенки. В 1 случае ошибочный клинический диагноз спровоцировал ревизию бифуркации общей сонной артерии. В 2 других — деформация сосуда была своевременно распознана клинически и при ангиографическом исследовании.
У 2 больных затруднения в диагнозе вызвала аневризма общей сонной артерии. Одна из них направлена в специализированное учреждение. У другой больной вариант расположения аневризмы в развилке общей сонной артерии с раздвиганием ее ветвей симулировал при селективной артериографии каротидную хемодектому.
<
Диагностические ошибки у больных с разнообразной опухолевой патологией зоны бифуркации
У ряда больных, страдавших новообразованиями с богато развитой сосудистой сетью в зоне бифуркации общей сонной артерии, поставлен ошибочный диагноз: параганглиома. При клиническом обследовании обнаружен целый ряд клинических показателей, симулировавших хемодектому шеи. К этой группе относились преимущественно пациенты с гемангиомами (4 больных), 2 больных с ангиофибромой, 3 больных с невриномой. В 2 случаях это были реактивный лимфаденит и метастазы рака носоглотки в лимфатические узлы шеи.
У 3 больных с опухолями, богато кровоснабжающимися из системы сонных артерий, при обследовании и в ходе операции диагноз параганглиомы не вызывал сомнения. Затруднение вызывала трактовка гистологического диагноза.
Весьма сходная ситуация при обследовании и при операции отмечена и у других больных с ангиофибромами и гемангиомами в зоне бифуркации общей сонной артерии. Макроскопический диагноз и срочное гистологическое исследование в этих случаях затруднены. Только результаты планового гистологического исследования, как правило, позволяют установить окончательный диагноз. Следует заметить, что стандартные подходы к обследованию и хирургической тактике у этих больных себя вполне оправдали. Так, в клинической практике выявление пульсирующей опухоли в зоне бифуркации общей сонной артерии до операции является показанием для проведения в первую очередь УЗИ, позволяющего выявить обильную сеть сосудов в зоне новообразования. СКТ позволяет проследить распространенность опухоли и определить взаимоотношение ее с окружающими тканями и сосудами. И, наконец, проводится оценка функциональных возможностей сосудистого русла и, при необходимости, их тренировка пережатием общей сонной артерии по Маттасу.
Выполнение операций у этих больных не отличалось от такового при параганглиомах шеи той же локализации. Таким образом, тактика предоперационной подготовки и проведение самого хирургического вмешательства, отработанные для параганглиом шеи, вполне применимы для опухолей различной гистологической природы, сопровождающихся обильной васкуляризацией.
Хирургическое лечение параганглиом шеи. Осложнения хирургического лечения
Впервые описание хирургического иссечения опухоли каротидного тельца было сделано в 1880 г. Riegner, пациент после этой операции умер. Затем Maydl в 1886 г. удалил подобную опухоль, его пациент остался жив, но с явлениями гемиплегии и афазии. В 1889 г. Albert первым удалил опухоль каротидного тельца без лигирования сосудов.
Необходимость хирургического лечения хемодектом диктуется несколькими факторами: закономерно развивающимся сдавлением и смещением сосудов шеи вплоть до их окклюзии, возникновением пареза, а затем одностороннего, гомолатерального с опухолью, паралича IХ-ХII ЧМН. При дальнейшем росте новообразования наступает смещение трахеи и пищевода с нарушением дыхания и акта глотания. Опухоли с преимущественным ростом в дистальном направлении создают риск перехода их на интракраниальный отдел. Наконец, возможность озлокачествления параганглиомы с развитием лимфогенного и гематогенного метастазирования делают радикальное иссечение опухоли более предпочтительным, чем любая попытка паллиативного лечения. Кроме того, как нам удалось проследить, последствия лучевой терапии не существенно отражаются на динамике роста параганглиом. Поэтому во всех случаях операбельных первичных или рецидивных опухолей мы предпочитали хирургическое лечение.
При удалении параганглиом шеи нами разработаны принципиальные положения, которые должны быть максимально соблюдены, независимо от величины хемодектомы, признаков озлокачествления, или наличия двустороннего поражения — радикальное удаление обильно васкуляризированной опухоли и восстановление магистрального кровообращения головного мозга.
Целый ряд публикаций последних лет свидетельствует также о возрастающей активности в отношении хирургического вмешательства при хемодектомах шеи и об уменьшении количества послеоперационных осложнений. Пожилой возраст не должен предопределять отказ от радикального удаления хемодектом с реконструкцией сонной артерии, если нет прямых противопоказаний к восстановлению кровотока во внутренней сонной артерии.
Сложность операций при этих новообразованиях общеизвестна. Тесное взаимоотношение с сосудисто-нервным пучком шеи, распространение опухолей под основание черепа, обусловливают чрезвычайно высокий риск оперативного вмешательства. В связи с этим в ряде случаев у лиц преклонного возраста с наличием тяжелых сопутствующих заболеваний мы ограничивались проведением лишь симптоматической терапии и отказались от проведения хирургического лечения (у 5 наших больных). Но это ни в коей мере не противоречит изложенной позиции о том, что возраст сам по себе не должен служить противопоказанием к операции.
Хирургическое вмешательство по поводу хемодектом шеи всегда сопряжено с большими техническими трудностями и риском для жизни больного. Поэтому, как считает большинство хирургов сосудистых отделений, проблема хирургического лечения хемодектом не столько онкологическая, сколько ангиохирургическая, так как соотношение опухоли с магистральными сосудами шеи определяет непосредственный исход операции. Но, как мы могли проследить на примере своих наблюдений, онкологический аспект, обусловливающий долгосрочный прогноз заболевания, также чрезвычайно важен для разработки оптимальной лечебной тактики.
Следует согласиться с мнением большинства хирургов, что подобные операции на любом этапе развития новообразования должны выполняться только в специализированных стационарах, где хирурги владеют методом сосудистой пластики, т.к. окончательный объем операции, и в частности возможность сохранения магистрального кровотока, определяется лишь в ходе вмешательства. Большинство авторов предпочитают оперировать хемодектомы в начальных стадиях, когда более реально осуществить выделение опухоли без нарушения магистрального кровотока.
Предоперационная подготовка больных
Задача обеспечения адекватного кровоснабжения головного мозга является главной в определении показаний к хирургическому лечению при параганглиомах шеи. Во время обследования и подготовки к операции необходимо определить уровень кровоснабжения гомолатерального с опухолью полушария головного мозга. Адекватность кровообращения в нем определяется несколькими факторами:
1) функциональное состояние синокаротидной зоны, где и расположена опухоль;
2) гипертензия, обусловленная катехоламинпродуцирующей функцией опухоли;
3) степень редукции кровотока во внутренней сонной артерии из-за наличия опухоли;
4) врожденные особенности сосудистого русла в зоне основного источника коллатерального кровообращения — Виллизиева круга;
5) наличие сопутствующих заболеваний, в частности, гипертонической болезни и атеросклероза сосудов головного мозга.
Первые три фактора определяются наличием опухоли, два других — общим состоянием организма. Баро— и хеморецепторная функции синокаротидной зоны оказывают влияние на кровообращение через дыхательный и сосудодвигательный центры. Возможно также и непосредственное влияние на тонус сосудов головного мозга. Известно, что влияние на барорецепторы сосудистой стенки зоны бифуркации противоположно рефлекторным воздействиям, которые следуют из самого каротидного тельца. Разумеется, при наличии опухоли в каротидной железе эта взаимосвязь нарушается. Но конкретные функциональные последствия появления опухоли к настоящему времени не выяснены.
Исследование функциональных возможностей Виллизиева круга следует проводить всем больным с параганглиомами шеи.
Анализ частоты послеоперационных острых нарушений мозгового кровообращения (ОНМК) среди больных, прошедших курс тренировок по Маттасу, предложенных автором в 1934 г., и без такового, показал, что данное осложнение имело место в обеих группах пациентов. При этом частота ОНМК у больных, прошедших длительные курсы тренировки по Маттасу была в 1,5 раза выше, чем у неподготовленных аналогичным образом больных. Все острые нарушения мозгового кровообращения произошли у больных независимо от длительности курса пережатия общей сонной артерии.
Значительно более эффективным является использование стандартного диагностического алгоритма, включающего транскраниальную допплерографию или транскраниальное дуплексное сканирование с компрессией общей сонной артерии и интраоперационный мониторинг внутримозгового кровообращения. Показатели линейной скорости кровотока по средней мозговой артерии на стороне опухоли колебались от 24 до 110 см/с, при средних значениях 55,3±17,4 см/с, при этом у большинства больных линейная скорость кровотока по средней мозговой артерии превышала 50 см/с. Линейная скорость кровотока по средней мозговой артерии при компрессии гомолатеральной с опухолью общей сонной артерии регистрировались в диапазоне от 20 до 83 см/с. Средние ее значения составили 38±14,9 см/с. Ни у одного больного не было отмечено клинических признаков декомпенсации мозгового кровотока. Кроме того, у части больных в ходе операции пережимались сонные артерии с регистрацией линейной скорости кровотока по средней мозговой артерии до и после наложения зажима на общую сонную артерию. Одновременно производилось измерение ретроградного давления в системе внутренней сонной артерии. У всех больных при пробном пережатии общей сонной артерии линейная скорость кровотока по средней мозговой артерии превышала 50 см/с, ретроградное давление было выше 50 мм. рт. ст.
Проведенный анализ частоты развития ОНМК в послеоперационном периоде позволил установить статистически достоверное снижение числа этих осложнений при использовании ультразвуковых методов оценки функциональных возможностей Виллизиева круга.
В ряде случаев проба Маттаса продемонстрировала клинически явную недостаточность мозгового кровообращения в момент пережатия общей сонной артерии при наличии опухоли больших размеров. На основании этого решено было от операции отказаться.
Значительный интерес в отношении предоперационной подготовки вызывает факт наличия гормонально-активных опухолей среди параганглиом шеи, включаемых в группу новообразований АPUD—системы (Рearsе, 1968). Реальные функциональные последствия этого явления мы наблюдали у 6 больных в виде гипертонического криза перед началом операции на операционном столе.
Частота этого явления указывается некоторыми авторами весьма различно — от полного отрицания этой особенности параганглиом шеи до сообщений о значительном количестве гормонально активных параганглиом. Как и авторы, наблюдавшие гормонально активные варианты параганглиом, мы пришли к выводу, что при всех парагаглиомах с нестабильным АД или гипертензией следует определять содержание катехоламинов в крови и моче, чтобы ориентироваться в происхождении гипертензии.
Однако следует отметить, что повышение содержания катехоламинов нами отмечено у нескольких больных, которым ошибочно устанавливался диагноз параганглиомы шеи. Равно как до настоящего времени не находит объяснения резкое снижение содержания катехоламинов в крови при параганглиомах шеи у некоторых наших больных. Выявленные отклонения показателей в ту или другую сторону при других внеорганных опухолях шеи требуют изучения. Возможно, ведущим в этих ситуациях является стрессовый фактор и повышенная лабильность пациентов или сопутствующие заболевания. В настоящее время мы считаем, что удовлетворяющим клиническим требованиям показателем в этом плане является частый контроль АД в предоперационном периоде, соответствующая симптоматическая терапия. При явных клинических указаниях на связь артериальной гипертензии с избытком катехоламинов в крови, необходим тщательный подбор гипотезивного и прежде всего седативного медикаментозного лечения, а также психологическая поддержка.
Сравнительная характеристика операций, выполняемых при различных типах хемодектом шеи
Особенности оперативных вмешательств зависят от исходной локализации опухоли, а также от размера и взаимоотношения опухоли с магистральными сосудами шеи, основанием черепа и позвоночником. Отечественные хирурги пользуются для определения клинического варианта каротидной параганглиомы схемой Л.А. Атанасяна, предложенной в 1967 г. (см. рис. 3 на цветной вклейке):

Рисунок 3. Классификация каротидных хемодектом по Атанасяну (1967)
1) не изменяющие область развилки общей сонной артерии;
2) распространяющиеся на наружную сонную артерию;
3) захватывающие внутреннюю сонную артерию;
4) окутывающие все сонные артерии.
W.R. Shamber в 1971 году предложил сходную классификацию по характеру операционных находок. В его классификации различаются 3 группы (см. рис. 4 на цветной вклейке). Большинство иностранных авторов используют эту классификацию:
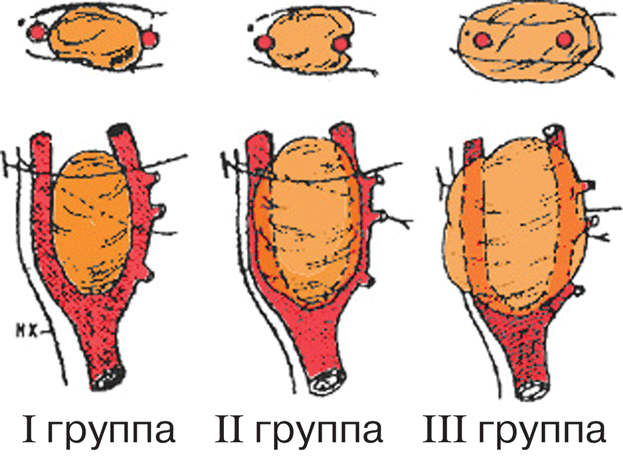
Рисунок 4. Классификация каротидных хемодектом по Shambler (1971)
1) преимущественная локализация опухоли в самой развилке общей сонной артерии, как правило, на задней ее поверхности, относительно малые размеры опухоли. Магистральные сосуды шеи не вовлечены;
2) преимущественное вовлечение в процесс наружной сонной артерии;
3) преимущественное расположение опухоли вокруг внутренней сонной артерии или развилки.
Обе классификации не учитывают рубцы от предыдущих операций, которые часто определяют необходимость резекции сосудов. Классификация Л.А. Атанасяна рассматривает первичный характер роста опухоли в отношении к магистральным сосудам шеи, которую возможно оценить на основании ангиографической картины, тогда как W.R. Shamblin, будучи морфологом, предложил свою классификацию для операционных находок, которые определяют исход операции по состоянию магистральных сосудов, Учитывая, что классификация Shamblin W.R. для отражения последствий операции более удобна, рекомендуем пользоваться ею. К 3 категории опухолей мы относим и все те, которые потребовали резекции развилки общей сонной артерии из-за рубцовых изменений, несмотря на малые размеры опухоли.
1 вариант. Магистральные сосуды шеи сохранены. Наибольший размер опухоли колебался от 2,5 до 5,0 см.
2 вариант. Во всех этих случаях была необходимость резецировать наружную сонную артерию с наложением краевых швов на область бифуркации. Размер опухоли колебался от 3,5 до 8,0 см.
3 вариант. Операции сопровождались резекцией развилки общей сонной артерии. Размер опухоли в случаях, потребовавших резекции сосудов и их пластического замещения колебался от 3,5 до 12 см.
Таким образом, малые размеры опухоли вынуждали осуществить резекцию развилки общей сонной артерии только в тех случаях, когда до обращения в наше учреждение была предпринята попытка хирургического вмешательства. В других случаях истончение стенки артерии не позволили восстановить целостность внутренней сонной артерии.
Для доступа к хемодектомам шеи используется разрез, идущий от сосцевидного отростка вдоль переднего края грудино-ключично-сосцевидной мышцы. Такой же доступ используют другие авторы. При этом пересекается заднее брюшко двубрюшной мышцы, мышцы пучка Риолана и нередко удаляется часть шиловидного отростка. Таким способом достигается расширение доступа к области основания черепа и позволяет надежнее контролировать ситуацию при удалении верхних отделов опухоли. Выделение нижнего полюса опухоли сопровождается, как правило, перевязкой ветвей наружной сонной артерии и лицевой вены, что также облегчает доступ к глубоким отделам шеи. Операции выполняются только под эндотрахеальным наркозом. Опухоль, если она окутывала общую или внутреннюю сонные артерии, рассекали в месте ее наименьшей толщины от нижнего полюса кверху до места отхождения внутренней сонной артерии.
В ходе операции применялся и еще ряд приемов для обеспечения функционально-щадящего режима: гидравлическая препаровка, блокада блуждающего нерва, временное пережатие сосуда провизорными турникетами при препаровке сосудов с истонченными стенками, лигирование артерии каротидного тельца и т.д. с целью максимального сохранения магистрального кровотока и ЧМН. При возможности производится мобилизация верхнего полюса опухоли и внутренней сонной артерии над ней. Наш опыт показывает, что операция не должна начинаться с выделения верхнего полюса опухоли. Этой же точки зрения придерживаются все практикующие хирурги.
Особенности избыточного кровоснабжения каротидной хемодектомы и изменения сонных артерий позволили разработать мероприятия по борьбе с операционной кровопотерей. В частности, лигирование наружной сонной артерии и артерии каротидного тельца, тщательное лигирование капсулярных сосудов.
Объемная опухоль, обрастающая сосуды и нервы, чаще вынуждает произвести их резекцию. Нами применены различные варианты анастомоза и протезирования при удалении каротидных параганглиом:
1) конец-в-конец;
2) фрагмент наружной яремной вены;
3) фрагмент ;v.saphena magna;
4) аллопротезирование;
5) сшивание внутренней и наружной сонных артерий.
Метод восстановления магистрального мозгового кровотока зависел прежде всего от величины дефекта, диастаза и степени дегенеративных изменений артериальной стенки, причем всегда предпочтение отдавалось аутопластике. Возможности выполнения той или иной пластической реконструкции сосудистого русла оцениваются в ходе операции.
В целом надо сказать, что операции по удалению параганглиом особенно богаты непредвиденными ситуациями, предусмотреть которые по данным предоперационного обследования не представляется возможным.
Удаление вагальных параганглиом шеи
Параганглиомы шейного отдела блуждающего нерва, исходящие из нодозного и юкставагального гломусов, располагаются в окологлоточном пространстве, деформируя его и верхнебоковые отделы шеи. Технические особенности хода оперативных вмешательств существенно различаются при каротидных и вагальных параганглиомах. Если при каротидных параганглиомах основной проблемой является сохранение магистрального кровотока, обеспечивающего кровоснабжение головного мозга, то при вагальных параганглиомах, кроме такой же проблемы, задачей является выделение опухоли вблизи основания черепа.
Классификации клинических вариантов этой локализации параганглиом не предложено. В нашей практике на основании клинических наблюдений и операционных находок представляется целесообразным различать следующие варианты роста вагальных параганглиом (см. рис. 5 на цветной вклейке):
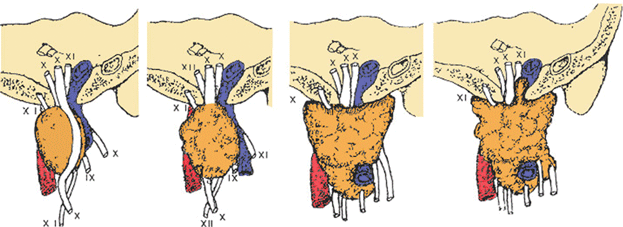
Рисунок 5. Клинические варанты параганглиом блуждающего нерва
1. Опухоль “обрастает” только блуждающий нерв. Во время операции при этом повреждается также только блуждающий нерв. Размер опухоли около 5–6 см.
2. Опухоль окутывает блуждающий нерв и один или несколько черепно-мозговых нервов. Сосуды в ходе операции при этом варианте роста опухоли были сохранены, повреждены нервы, кроме n. Vagus, один или несколько. Опухоль при таком расположении, как правило, имеет тенденцию частичного распространения в отверстия основания черепа. Мы были весьма осторожны в этом отношении.
3. Полное “обрастание” опухолью сосудов и нервов под основанием черепа. Сосуды и нервы при операции пересекаются. Пластическое восстановление магистрального кровотока было невыполнимо по техническим условиям — короткий периферический отрезок внутренней сонной артерии, крайне истонченная стенка артерии и др.
4. Нами отмечен и вариант роста опухоли паравагально из paraganglion juxtavagale без вовлечения в процесс магистральных сосудов и нервов и без признаков инфильтративного роста. Опухоль, расположенная парафарингеально, удаляется типично для других опухолей этой локализации путем отведения сосудисто-нервного пучка шеи и последующего “вывихивания” ее из-под челюсти в рану.
Следует подчеркнуть, что окончательная оценка варианта расположения вагальной параганглиомы возможна только по ходу хирургического вмешательства, впрочем, так же как и каротидной.
Как правило, вагальные параганглиомы развиваются длительно. Параганглиомы блуждающего нерва диагностируются, только когда опухоль достигает 5—8 см. Лишь у 3 больных в нашей практике размер опухоли был около 5 см в большем измерении. Это объясняется тем, что в окологлоточной области имеется определенный объем рыхлой клетчатки, и развитие опухоли происходит бессимптомно до значительных размеров, как правило, до 4—5 см. У 5 больных (9%) опухоль была диагностирована случайно при обращении к врачу по другому поводу.
Другое обстоятельство, обусловливающее позднее обращение к врачу, связано с тем, что опухоль длительное время не вызывает симптомов, которые заставили бы обратиться в поликлинику. Нередко мы убеждались, что больные знали о существовании опухоли в течение десятков лет. Особенно в тех случаях, когда хемодектомы были наследственными, и подобные опухоли были не у одного члена семьи. Именно в этих случаях больные часто отказываются от хирургического вмешательства.
Удаление атипичных параганглиом шеи
Объем операции у больных с атипичной параганглиомой шеи, как правило, сводится при первом хирургическом вмешательстве к иссечению опухоли в пределах здоровых тканей. Опухоли обычно имеют хорошо выраженную капсулу, макроскопически напоминают невриному, срочное гистологическое исследование представлений о структуре опухоли, как правило, не дает. Хирургическое вмешательство зависит от уровня расположения образования на шее. В связи с чем операции при атипичных параганглиомах шеи разделяются в зависимости от локализации первичной опухоли в верхней, средней и нижней трети шеи. Элементы сосудисто-нервного пучка шеи, как правило, отводятся от опухоли легко.
Осложнения хирургического лечения параганглиом шеи
В развитии хирургии параганглиом шеи прослеживается несколько этапов.
В отношении магистрального кровотока, практика пересечения сонных артерий имела место до того, как в настоящее время сложились представления о преимущественно доброкачественном развитии хемодектом шеи, несмотря на наличие морфологических признаков злокачественности. Если раньше лигирование внутренней яремной вены проводилось более часто, равно как и пересечение ЧМН, то теперь максимально сохраняют эти структуры. С одной стороны, имеется тенденция к уменьшению сообщений о летальности, нарушениях мозгового кровообращения после операции и других осложнениях, с другой стороны, по мере накопления опыта хирурги приступают к удалению все более объемных образований.
Однако до настоящего времени операции по удалению параганглиом шеи сопровождаются значительным количеством осложнений. Прежде всего, это — кровотечения, нарушения мозгового кровообращения, приводящие к гибели больных. Показатель летальности в 70-е годы достигал 30%, а в последние годы сведения о летальности после подобных хирургических вмешательств снизились вдвое. Согласно данным литературы, наиболее опасное осложнение — кровотечение, которое встречается в 1—2%.
Резекция развилки общей сонной артерии произведена у 36 больных. У 20 — без восстановления кровотока (у 10 — с вагальной параганглиомой и у 11 — с каротидной хемодектомой). Еще у 16 пациентов после резекции развилки кровоток во внутренней сонной артерии восстановлен (из них только у 2 с вагальной параганглиомой).
Указанных осложнений после операции по поводу параганглиом шеи атипичной локализации не отмечено. Операции по поводу каротидных параганглиом чаще сопровождаются сосудистыми осложнениями, чем по поводу вагальных.
Результаты хирургического лечения и прогноз при параганглиомах шеи
Особенностью данного заболевания является то, что в ряде случаев без лечения опухоль медленно прогрессирует и, как правило, не является причиной смерти больного. Традиционные сроки прослеживания больных, принятые в онкологической практике, малопригодны для оценки отдаленных результатов лечения параганглиом шеи. Так, в течение года были живы все наши больные, кроме одной, умершей в результате послеоперационного осложнения от инсульта. Спустя 3 года умер 1 больной с отдаленными метастазами, реализовавшимися в течение первого месяца после операции по поводу вагальной параганглиомы.
В течение 5 лет после установления диагноза живы все остальные наши пациенты, независимо от того, производилась операция или нет.
Агрессивный характер заболевания, проявившийся более чем через 10 лет после хирургического вмешательства, отмечен у 4 больных (5%). Учитывая редкость рецидивов и метастазов в группе каротидных хемодектом, общая выживаемость пациентов незначительно отличается от безрецидивной выживаемости.
Для вагальных параганглиом в целом характерно столь же благополучное течение заболевания. Прослежено 43 пациента. Умерли от основного заболевания 6 пациентов (12,5%). Смерть наступила от прогрессирования местного рецидива в сроки от 1 до 6 лет, так как 5 из них оперированы нерадикально, а у одного — операция представлялась радикальной, но вскоре после операции выявлено гематогенное метастазирование. Таким образом, крайне агрессивный характер роста выявлен при вагальной параганглиоме лишь в одном случае.
Атипичная локализация параганглиом по клиническим проявлениям и исходам значительно отличается от предыдущих групп пациентов. Из общего количества больных в этой группе умерли в сроки от 2 до 5 лет после последней операции 10 человек (58,8%).
Обобщающий портрет в отношении параганглиом шеи пока создать практически невозможно. Как оценить опухоль, существующую десятки лет без динамики? Очевидно, что при существующем разбросе информации и отсутствии убедительных критериев злокачественности, целесообразна описательная оценка результатов.
Литература
Атанасян Л.А. Хемодектомы.— М.: Медицина, 1967.
Джумаев М.Г. Хемодектомы шеи: Дис. ... канд. мед. наук.— М., 1984.
Дудицкая Т.К. и др. ...Опухоли головы и шеи. Сб. науч. тр.— М.: Медицина, 1993.— С. 42–46.
Дудицкая Т.К. Параганглиомы шеи (клиника, диагностика, лечение): Дис. ... докт. мед. наук.— М., 2000.
Матякин Е.Г. и др. ...Стоматология.— 1995.— № 5.— С. 49–51.
Пачес А.И. и др. Рак щитовидной железы. М., 1995.— 370 с.
Пачес А.И. и др. ...Опухоли головы и шеи.— М., 1997.— С. 379–407.
Пропп Р.М. Клинико-анатомическая характеристика рака щитовидной железы: Автореф. ...дис. докт. мед. наук.— М., 1976.
Современные аспекты хирургической эндокринологии/Материалы XI (XIII) Российского симпозиума с международным участием по хирургической эндокринологии, 15–18 июля 2003 г., Санкт-Петербург.
Степанов Р.Р. Диагностика и хирургическое лечение каротидных хемодектом: Дис. ... канд. мед. наук.— М., 2000.
Фалилеев Г.В. Опухоли шеи.— М.: Медицина, 1978.
Шубин А.А. Ангиохирургические аспекты лечения хемодектом шеи: Дис. ... докт. мед. наук.— М., 2003.
Cady B. et al. ...Surgery.— 1988.— V. 104.— P. 947–953.
Farr H. ...Am. J. Surg.— 1967.— V. 114.— P. 260–265.
Farr H. ...C. A.— 1980.— V. 30.— N 5.— P. 260–265.
Gaylish D. et al. ...S-Afr. Med. J.— 1987.— V. 72.— P. 493–496.
Grant C.S. et al. ...Surgery.— 1988.— V. 104.— P. 954–962.
Hallet I. et al. ...J.-vasc. Surg.— 1988.— V.7.— P. 284–291.
Hay I.D. ...Endocrinol. Metab. Clin. North Am.— 1990.— V. 19.— P. 545–576.
Hay I.D. et al. ...Surgery.— 1999.— V. 126.— P. 1173–1182.
Powell S. et al. ...Int. J. Radiat.— Oncol. Diol. Phys.— 1992.— V. 22.— P. 919–924.
Torres P. et al. ...Rev. Invest. Clon.— 1991.— Apr/June.— 43 (2).— P. 119–123.
Zanaret M. et al. ...Can. O.R.L. Chir. cervico-facial et audiophonol.— 1998.— V. 33 (3).— P. 129–134.
Описание проверено экспертом
Оцените статью:
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).




