C78.3 Вторичное злокачественное новообразование других и неуточненных органов дыхания, МКБ-10
Отредактировано: 02.04.2024
к.м.н., доц. Малаев С.Г., д.м.н., проф. Полоцкий Б.Е.
ГУ РОНЦ им. Н.Н. Блохина РАМН
Частота и характер метастазирования. Патогенез и клиническая картина Диагностические мероприятия. Принципы лечения. Прогноз
Частота и характер метастазирования
Легкие занимают 1–2 место среди органов, наиболее часто поражаемых метастазами, что подтверждается клиническими исследованиями и данными аутопсий. Это обусловлено наличием в легких обширной и разветвленной капиллярной сети и тем, что легкое — первый орган, через который проходит венозная кровь после впадения в вены наиболее крупных лимфатических сосудов. Частота и характер метастазирования зависят, как правило, от первичной локализации опухоли. Изолированное метастатическое поражение легких встречается в 6,5–30% случаев. Для некоторых локализаций злокачественных опухолей легкие являются “мишенью” и в 60–70% случаев длительно остаются единственным местом реализации отдаленных метастазов (саркомы костей и мягких тканей, рак почки, хорионэпителиома матки). Необходимо учитывать, что метастазы в легкие могут являться источником вторичного метастазирования. Примерно у трети всех пациентов с изолированным поражением легких наблюдаются солитарные или единичные метастазы, в 70–90% случаев они располагаются в т.н. “плащевой” зоне легких, и вследствие этого ограниченный характер поражения позволяет с успехом применять хирургический или комбинированный методы лечения. Реализация современных возможностей специального противоопухолевого лечения позволяет добиваться у части больных не только симптоматического эффекта, но и выздоровления. Таким образом, само по себе наличие метастазов в легкие не является основанием для суждения об “инкурабельности” больного.
Гематогенные метастазы наиболее характерны при оттоке крови из опухоли непосредственно в малый круг кровообращения (саркомы, меланома, новообразования области головы и шеи, надпочечников, почек, матки, яичек, яичников). Метастазы в легкие злокачественных опухолей ЖКТ чаще всего вторичные — после поражения печени.
Лимфогенный путь метастазирования преобладает при новообразованиях легких, молочной железы, органов ЖКТ (желудка, прямой кишки, поджелудочной железы). У большинства пациентов с распространением опухоли от кортикальных отделов легких к средостению лимфогенный карциноматоз является вторичным: опухолевые клетки фиксируются в капилляре, затем через его стенку проникают в перивазальное пространство и распространяются по лимфатическим сосудам к корню легкого.
Прогноз заболевания и выбор тактики лечения зависят от учета множества факторов, важнейшими из которых следует назвать следующие:
1) первичная локализация опухоли;
2) стадия (TNM);
3) срок до выявления метастазов в легкие по отношению ко времени радикального лечения: менее 12 мес или более года;
4) локализация метастазов;
5) По отношению к крупным бронхам:
— центральная форма;
— периферическая форма;
6) по наличию легочной симптоматики:
— есть;
— отсутствует;
7) по темпам роста:
— время удвоения опухоли менее 180 дней;
— время удвоения опухоли более 180 дней;
8) по характеру поражения:
— одностороннее;
— двустороннее.
9) по характеру метастазов:
— солитарные;
— единичные;
— множественные;
10) по наличию метастазов в лимфоузлы корня и средостения:
— есть;
— отсутствуют;
11) по наличию прорастания в грудную стенку:
— размеры до 4 см в диаметре;
— размеры более 4 см в диаметре;
12) по степени чувствительности к лучевой и химиотерапии.
Патогенез и клиническая картина
Ранг частоты метастазов злокачественных опухолей в легкие в значительной степени определяется отбором больных в ту или иную клинику. Для получения более объективных показателей необходимо учитывать не только индекс метастазирования первичной опухоли, но и ее удельный вес среди новообразований.
В подавляющем большинстве случаев отмечается расположение метастазов в “плащевой” зоне легкого, они протекают бессимптомно у каждого третьего больного. Выявление этих метастазов обычно является находкой при первичном обращении больного или при контрольном рентгенологическом обследовании после проведенного лечения. Для гематогенных метастазов характерно несоответствие обширности поражения легких минимальным клиническим проявлениям.
Эндобронхиальные метастазы встречаются реже, лишь в 2–10%. Клинически и рентгенологически они аналогичны бронхогенному раку легкого.
Солитарные метастазы наблюдаются приблизительно в 1% случаев.
Клиническая симптоматика метастатических поражений легких зависит от наличия связи с крупными бронхами, степени поражения легочной ткани, осложнений и довольно редко — от паранеопластических проявлений. Как и при первичном раке легкого, может наблюдаться кашель и кровохарканье. Одышка возникает из-за вовлечения в процесс значительной части паренхимы легкого, при обтурации или сдавлении просвета крупного бронха, приводящего к ателектазу доли или сегмента. Наличие одышки, общей слабости и сухого кашля у онкологического больного при отсутствии явных рентгенологических находок должно настораживать в отношении лимфогенного характера метастазирования. Только с распространением опухоли на плевру, ребра или позвоночник у пациентов появляется болевой синдром. Клинические симптомы заболевания могут появляться вследствие перифокального воспаления, распада в опухолевом узле, спонтанного пневмоторакса, плеврита. Паранеопластическим синдромом — остеоартропатией — сопровождаются метастазы остеогенных сарком. Боли в суставах, как правило, исчезают после удаления метастаза и могут возникнуть вновь при прогрессировании.
Диагностические мероприятия
На первом этапе производится рентгенологическое исследование легких в прямой и боковой проекции, и при этом у 94% больных, оперированных впоследствии по поводу метастазов, впервые удалось выявить метастазирование в легкие.
Для большинства гематогенных метастатических опухолей легких характерны четкие очертания, которые сохраняются довольно долго. При этом необходимо учитывать, что метастатические узлы в легком имеют различную плотность, которая соответствует таковой первичной опухоли: метастазы хорионэпителиомы имеют низкую плотность, метастазы остеогенной саркомы и аденокарциномы легкого способны к образованию патологической костной ткани, а метастазы рака щитовидной и молочных желез, ободочной кишки — к петрификации.
Метастазы располагаются субплеврально, но не соприкасаются с плеврой, хаотично, без связи с анатомическими элементами вторичной легочной дольки. Наименьшие размеры определяемых рентгенологически метастазов составляют 0,2–0,3 см, а солитарный метастаз чаще диагностируют, когда его диаметр составляет около 1 см. В зонах, перекрываемых ребрами, точность исследования значительно снижается. Итак, вследствие недостаточной разрешающей способности и суммарного эффекта при стандартном рентгенологическом исследовании, часть метастазов не выявляется за тенью костей, сердца, крупных сосудов и диафрагмы.
КТ (особенно спиральная) позволяет проводить значительно более раннюю и точную диагностику метастазов, особенно субплевральной локализации и размерами менее 0,5 см. Технология многослойной КТ позволяет исследовать срезы легкого толщиной 1–2,5 мм за одну задержку дыхания, открывая новые перспективы.
МРТ менее информативна для диагностики очагов менее 3 мм и может быть использована в тех случаях, когда необходимо уменьшить лучевую нагрузку, т.е. у детей и при длительном динамическом наблюдении за онкологическими больными.
Всем пациентам, которым планируется хирургическое лечение по поводу метастазов, необходимо проводить КТ грудной клетки и брюшной полости. Тем не менее, при торакотомии находят порой на 39–53% метастатических узлов больше, чем предполагалось.
Лимфогенный карциноматоз при стандартном рентгенологическом исследовании диагностируется при обнаружении таких выраженных изменений как:
— сетчатая деформация легочного рисунка,
— линии Керли,
— увеличенные лимфатические узлы,
— плевральный выпот.
Первичной локализацией новообразования может быть, прежде всего, рак легкого (рис. 1), затем РМЖ, желудка и поджелудочной железы.
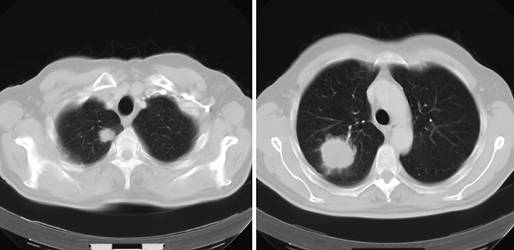
Рисунок 1. Периферический рак с метастазами в ткани той же доли
Изменения обычно носят двусторонний характер, более выражены в базальных отделах. Поражение лишь одного легкого или доли может наблюдаться при раке легкого или молочной железы.
Характерные признаки, в т.ч. и при отсутствии изменений на рентгенограммах, регистрируются, если использовать методику high resolution при КТ. Следовательно, показаниями к КТ у онкологических больных являются появление немотивированной одышки и непродуктивного кашля. При распространении процесса от плевры к корню преобладают изменения междолькового и внутридолькового интерстиция, часто в сочетании — с выпотом. Диффузное утолщение междольковых перегородок приводит к изменению легочного рисунка в виде полигональных или кольцевидных структур диаметром 1–2 см, в центре которых имеются поперечные срезы утолщенных артерий и бронха. Накопление экссудата в альвеолах приводит к потере воздушности легочной ткани при сохранении воздушного просвета бронха. При ретроградном распространении отмечается преобладание перибронховаскулярного интерстиция и изменение лимфатических узлов корня. Стенки бронхов становятся значительно толще, просвет уменьшается, наружный контур становится нечетким. Диаметр рядом расположенных артерий также увеличен. В результате лимфостаза наблюдается уплотнение перибронхиальной легочной ткани.
Цель диагностического поиска при солитарных и одиночных метастазах в легкие — доказательство излеченности первичного очага и отсутствия определяемых признаков других метастазов как в грудной полости, так и вне ее. Особенностью дифференциальной диагностики солитарных метастазов является необходимость различать первичную множественность злокачественных опухолей (ПМЗО) и метастатическое поражение. Бронхоскопия весьма полезна при эндобронхиальных метастазах или прорастании в крупные бронхи. Трансторакальная пункция тонкой иглой также показала высокую эффективность.
Другие методы исследований направлены на установление истинной распространенности опухолевого поражения и не имеют какой-либо специфики для данной области онкологии (УЗКТ, КТ головного мозга, МРТ, радиоизотопное исследование костей, определение наличия опухолевых маркеров, исследование пунктата костного мозга и др.).
Принципы лечения
При лимфогенном карциноматозе легких даже раннее выявление не оказывает положительного влияния на прогноз. Более половины больных умирают в течение 3 мес, и целью исследований является предотвращение ненужных хирургических вмешательств по поводу первичной опухоли. При метастазах химиочувствительных опухолей следует оценить возможности современного лекарственного лечения.
При гематогенных метастазах следует оценить возможность применения хирургического и комбинированного лечения. До недавнего времени показания к удалению метастазов из легких были строго ограниченными. Основными требованиями являлись:
— наличие солитарного метастаза,
— отсутствие первичной опухоли и местных рецидивов,
— длительный безрецидивный период (не менее 1 года),
— оценка темпов роста опухоли при динамическом наблюдении за метастазом не менее 3 месяцев.
В настоящее время показания к активному хирургическому лечению легочных метастазов расширяются, и количество операций по поводу метастазов в легкое растет. Международный регистр метастазов в легкие (IBLM) к 2000 г. уже накопил материал о более чем 5 тыс. операций по поводу их удаления. Хирургический метод в лечении метастатических опухолей легких является общепринятым, это подтверждается вполне благоприятными результатами 5- и 10-летней выживаемости.
Резектабельность составляет 80–98%. Осложнения у впервые оперированных по поводу метастазов в легкие наблюдаются в 5–12% случаев. Послеоперационная летальность зависит от типа оперативного вмешательства. После "щадящих" операций (атипичных и типичных резекций) она колеблется от 0 до 2,8%, пневмонэктомий и комбинированных резекций легкого — до 5%.
В зависимости от обстоятельств применяются следующие доступы: торакоскопия, продольная полная (редко поперечная) стернотомия, торакотомия и комбинированные подходы.
В соответствии с анатомическим расположением поражений, больным с двухсторонними множественными узлами можно выполнять двухсторонние торакотомии (одномоментные или последовательные). Альтернативой является полная срединная стернотомия, и многие зарубежные авторы считают, что этот доступ менее травматичный и менее болезненный, позволяющий осуществить полноценную ревизию обоих легких.
Прецизионная резекция, в т.ч. — с использованием лазерного скальпеля, с 5-мм зоной тканевой деструкции вокруг линии разреза, показана при множественных, двухсторонних, распространенных и рецидивных опухолевых образованиях в легких.
При торакоскопическом удалении метастазов, наряду с быстрым выздоровлением, удается избежать некоторых осложнений открытой торакотомии, прежде всего — болей. По этой методике с помощью эндоскопического степлера выполняются, в большинстве случаев, клиновидные резекции легочной ткани. Недостатком является невозможность пальпации легкого, и как следствие, неспособность в некоторых случаях выявить поражения до 5 мм, которые видны на КТ. Торакоскопия, в определенной степени, является альтернативой торакотомии при ограниченном количестве метастазов (менее 4), их небольших размерах и при локализации в плащевой зоне легких.
При появлении новых метастазов, выполнение повторных оперативных вмешательств может рассматриваться у пациентов без метастазов в другие органы и при достаточной функции легких. Повторные оперативные вмешательства, как правило, технически сложнее и травматичнее. Чаще чем при первичных вмешательствах выполняется лоб- или пневмонэктомия. Осложнения также встречаются значительно чаще, а летальность достигает 13,6%. Однако у пациентов с рецидивными и вновь возникшими метастазами повторная резекция (особенно в комбинации с эффективной химиотерапией) позволяет, зачастую, значительно увеличить продолжительность жизни.
Под “радикальной операцией” понимается удаление всех видимых метастазов.
Прогноз
По данным ГУ РОНЦ им. Н.Н. Блохина РАМН, малоинформативными и не влияющими на прогноз являются такие факторы как пол, проведение лучевой терапии, сторона поражения, методы диагностики, наличие высыпаний по плевре, центральная или периферическая форма метастаза.
Имеют существенное значение:
- интервал от радикального лечения первичной опухоли и выявлением метастазов в легкие: появление метастазов в легкие в сроки до 12 месяцев после радикального лечения является неблагоприятным признаком;
- увеличение внутригрудных лимфатических узлов. Наличие этого признака значительно ухудшает прогноз и ставит под сомнение целесообразность выполнения операции, т.к. результаты резекций легких такие же плохие, как и в случае наблюдения за пациентом без операции;
- размеры метастазов: показано, что пограничным значением благоприятного и неблагоприятного прогноза является диаметр 4–5 см;
- время удвоения опухоли: наиболее неблагоприятные показатели выживаемости наблюдаются при времени удвоения объема (ВУО) менее 180 дней.
Первичный очаг: по оценке отдаленных результатов хирургического лечения метастазов в легкие анализ материала показал, что этот фактор позволяет сформировать 2 группы опухолей: 1 группа — меланома, раки почки, матки, саркомы; 2 группа — злокачественные опухоли молочной железы, яичка, прямой или толстой кишки, гортани или легкого. В первой группе годичная выживаемость несколько выше 50% (самая низкая — при меланоме), 5-летняя — 21–29%, опухоли малочувствительны к химиотерапии.
Во второй группе более удовлетворительные отдаленные результаты после резекции метастазов в легкие, особенно 1–3-годичные, можно объяснить как биологическими особенностями опухоли (колоректальный рак), так и чувствительностью к химиотерапии.
5-летние результаты близки (от 21% при раке почки до 43% при раке толстой кишки). Эффективность хирургического лечения в обеих группах вполне удовлетворительна, т.к. происходит селекция пациентов с более благоприятным вариантом течения заболевания. Хирургическое лечение довольно эффективно и в случае, если под влиянием лучевой или химиотерапии исчезли все ранее определяемые метастазы, кроме солитарного.
При чувствительных к химиотерапии опухолях (хорионэпителиоме матки, злокачественных опухолях яичка, РМЖ) и при солитарных и одиночных метастазах — следует начинать лечение с химиотерапии, а при частичном эффекте — реализовать неоадъювантный подход: выполнять резекцию легкого с последующей химиотерапией.
Литература
Накашидзе Д.Я. Хирургический метод в лечении метастатических опухолей легких: Дис. ... канд. мед. наук.- М., 1991.
Розенштраух Л.С. и др. Рентгенодиагностика заболеваний органов дыхания.- М., 1987.- С. 443–453.
Тюрин И.Е. Метастатические поражения легких: возможности лучевой диагностики. Лучевая диагностическая и интервенциональная радиология в клинической онкологии.- М., 2003.- С. 28–44.
Casson A.G. et al. ...Cancer.- 1992.- V. 69.- P. 662–668.
Chalmers N. et al. ...Clin. radiol.- 1991.- V. 44 (3).- P. 410–412.
Juttner F.M. et al. ...Thor. and cardiovasc. surg.- 1985.- V. 4.- P. 232–233.
Mountain C.F. et al. ...Ann. thorac. surg.- 1984.- V. 38.- P. 323–329.
Remy-Jardin M. et al. ...Radiology.- 1993.- V. 187 (4).- P. 513–520.
Vogt-Mоykopf I. et al. ...Eur. J. Cardiothorac Surg.- 1988.- V. 2.- P. 224–232.
Vogt-Mоykopf I. et al. ...Munchen med. wochensch.- 1986.- V. 128 (16).- P. 295–300.
Описание проверено экспертом
Оцените статью:
Полужирным шрифтом выделены лекарства, входящие в справочники текущего года. Рядом с названием препарата может быть указан ежегодный уровень индекса информационного спроса (показатель, который отражает степень интереса потребителей к информации о лекарстве).




