Фармакотерапия хронической обструктивной болезни легких
Д.м.н., проф. С.И. Овчаренко, кафедра факультетской терапии №1, ГОУ ВПО ММА им. И.М. Сеченова
Хроническая обструктивная болезнь легких (ХОБЛ) — одно из широко распространенных заболеваний, что в значительной степени обусловлено нарастающим воздействием неблагоприятных факторов (факторов риска): загрязнением окружающей среды, табакокурением и повторяющимися респираторными инфекционными заболеваниями.
ХОБЛ характеризуется ограничением воздушного потока, которое обратимо не полностью и имеет неуклонно прогрессирующий характер.
Диагноз ХОБЛ должен предполагаться у каждого кашляющего человека, выделяющего мокроту и имеющего факторы риска. Во всех этих случаях необходимо проводить спирометрию. Снижение соотношения объема форсированного выдоха за 1-ю секунду к форсированной жизненной емкости легких (ОФВ1/ФЖЕЛ) менее 70% является ранним и достоверным признаком ограничения воздушного потока даже при сохранении значения ОФВ1>80% от должной величины. Причем, обструкция считается хронической (а больного необходимо считать страдающим ХОБЛ), если она регистрируется трижды в течение одного года. Стадию болезни (степень ее тяжести) отражает значение ОФВ1 в постбронходилатационной пробе. Хронический кашель и избыточная продукция мокроты задолго предшествуют вентиляционным расстройствам, приводящим к развитию одышки.
Основные цели лечения больных ХОБЛ четко сформулированы в Международной программе «Глобальная стратегия: диагностика, лечение и профилактика ХОБЛ», созданной на основе принципов доказательной медицины (2003 г.) и в федеральной программе РФ по диагностике и лечению ХОБЛ (2004 г.). Они направлены на:
- предупреждение прогрессирования болезни;
- повышение толерантности к физической нагрузке;
- уменьшение симптоматики;
- улучшение качества жизни;
- профилактику и лечение обострений и осложнений;
- снижение смертности.
Реализация этих положений осуществляется по следующим направлениям:
- снижение влияния факторов риска;
- осуществление образовательных программ;
- лечение ХОБЛ при стабильном состоянии;
- лечение обострения заболевания.
Прекращение курения — первый главный шаг в программе лечения ХОБЛ, предотвращающий прогрессирование заболевания, и пока наиболее эффективная мера, позволяющая сократить риск развития ХОБЛ. Разработаны специальные программы по лечению табачной зависимости:
- длительная лечебная программа с целью полного отказа от курения;
- короткая лечебная программа с целью уменьшения количества выкуриваемого табака и усиления мотивации к полному отказу от курения;
- программа снижения интенсивности курения.
Длительная лечебная программа предназначена для пациентов с твердым желанием бросить курить. Программа длится от 6 месяцев до 1 года и состоит из периодических бесед врача с пациентом (более частых в первые 2 месяца отказа от курения), и приема пациентом никотинсодержащих препаратов (НСП). Длительность приема препаратов определяется индивидуально и зависит от степени никотиновой зависимости пациента.
Короткая лечебная программа предназначена для пациентов, не желающих бросить курить, но не отвергающих эту возможность в будущем. Кроме того, эту программу можно предложить пациентам, желающим снизить интенсивность курения. Длительность короткой программы — от 1 до 3 месяцев. Лечение в течение 1 месяца позволяет снизить интенсивность курения в среднем в 1,5 раза, в течение 3 месяцев — в 2–3 раза. Короткая лечебная программа строится по тем же принципам, что и длительная: беседы врача, выработка стратегии поведения пациента, никотинзаместительная терапия, выявление и лечение хронического бронхита и профилактика его обострения в результате отказа от курения. С этой целью назначается ацетилцистеин — 600 мг 1 раз в суткив блистере. Отличие этой программы заключается в том, что полного отказа от курения не достигается.
Программа снижения интенсивности курения предназначена для пациентов, которые не желают бросить курить, но готовы снизить интенсивность курения. Суть программы заключается в том, что пациент продолжает получать никотин на привычном для него уровне, комбинируя курение сигарет с приемом НСП, но при этом снижает количество сигарет, выкуриваемых в день. В течение месяца интенсивность курения удается снизить в среднем в 1,5–2 раза, т.е. пациент сокращает прием вредных веществ, содержащихся в сигаретном дыме, что, несомненно, является положительным результатом лечения. В данной программе также используются беседы врача и выработка стратегии поведения пациента.
Подтверждена эффективность сочетания двух методов — никотинзаместительной терапии и бесед врачей и медперсонала с пациентом. Даже короткие трехминутные консультации, направленные на прекращение курения, эффективны и должны использоваться при каждом врачебном приеме. Прекращение курения не приводит к нормализации функций легких, но позволяет замедлить прогрессирующее ухудшение ОФВ1 (в дальнейшем снижение ОФВ1 происходит такими же темпами, как у некурящих больных.)
Большую роль в побуждении к отказу от курения, в улучшении навыков проведения ингаляционной терапии больными ХОБЛ и их способности справляться с болезнью, играют образовательные программы.
Для больных ХОБЛ обучение должно касаться всех аспектов лечения заболевания и может проводиться в разных формах: консультации с врачом или другим медицинским работником, домашние программы или занятия вне дома, а также полноценные программы легочной реабилитации. Для больных ХОБЛ необходимо понимание природы заболевания, факторов риска, ведущих к прогрессированию болезни, уточнение собственной роли и роли врача для достижения оптимального результата лечения. Обучение должно быть адаптировано к нуждам и окружению конкретного больного, быть интерактивным, направленным на улучшение качества жизни, простым в осуществлении, практичным и соответствующим интеллектуальному и социальному уровню больного и тех, кто за ним ухаживает.
Рекомендовано включение следующих компонентов в программы обучения:
- отказ от курения;
- базовая информация о ХОБЛ;
- основные подходы к терапии;
- специфические вопросы лечения (в частности правильное использование ингаляционных лекарственных средств);
- навыки по самоведению (пикфлоуметрия) и принятию решений во время обострения. Программы обучения пациентов должны включать распространение печатных материалов и проведение образовательных занятий и семинаров, направленных на предоставление информации о заболевании и обучение больных специальным навыкам.
Установлено, что обучение наиболее эффективно, когда оно проводится в небольших группах.
Выбор лекарственной терапии зависит от степени тяжести (стадии) заболевания и его фазы: стабильное состояние или обострение болезни.
По современным представлениям о сущности ХОБЛ главным и универсальным источником патологических проявлений, развивающихся при прогрессировании болезни, является бронхиальная обструкция. Отсюда следует, что бронхолитические препараты должны занимать и в настоящее время занимают ведущее место в комплексной терапии больных ХОБЛ. Все остальные средства и методы лечения должны применяться только в сочетании с бронхорасширяющими средствами.
Лечение ХОБЛ при стабильном состоянии больного
Лечение больных ХОБЛ при стабильном состоянии необходимо для профилактики и контроля симптомов заболевания, сокращения частоты и тяжести обострений, улучшения общего состояния и повышения толерантности к физической нагрузке.
Тактика ведения пациентов с ХОБЛ в стабильном состоянии характеризуется ступенчатым увеличением объема терапии, зависящим от тяжести заболевания.
Следует еще раз подчеркнуть, что в настоящее время ведущее место в комплексной терапии больных ХОБЛ занимают бронхолитические препараты. Показано, что все категории бронхолитиков повышают толерантность к физической нагрузке даже при отсутствии увеличения значений ОФВ1. Предпочтение отдается ингаляционной терапии (уровень доказательности А). Ингаляционный путь введения препаратов обеспечивает непосредственное проникновение лекарственного средства в дыхательные пути и, таким образом, способствует более эффективному медикаментозному воздействию. Кроме этого, ингаляционный путь введения снижает потенциальный риск развития побочных системных эффектов.
Особое внимание надо уделять обучению пациентов правильной технике ингаляций с целью повышения эффективности ингаляционной терапии. м-Холинолитики и бета2-агонисты используются в основном с помощью дозированных ингаляторов. Для повышения эффективности доставки препаратов к месту патологических реакций (т.е. в нижние дыхательные пути) могут применяться спейсеры — устройства, позволяющие увеличивать поступление препарата в воздухоносные пути на 20%.
У больных с тяжелым и крайне тяжелым течением ХОБЛ бронходилатационная терапия осуществляется специальными растворами через небулайзер. Небулайзерная терапия является также предпочтительной, как и применение дозированного аэрозоля со спейсером, у пожилых людей и больных с когнитивными нарушениями.
Для уменьшения бронхиальной обструкции у больных ХОБЛ применяются антихолинергические препараты короткого и длительного действия, бета2-агонисты короткого и длительного действия, метилксантины и их комбинации. Бронхолитики назначаются «по требованию» или на регулярной основе для профилактики или уменьшения выраженности симптомов ХОБЛ. Последовательность применения и сочетание этих средств зависит от тяжести заболевания и индивидуальной переносимости.
При легком течении ХОБЛ применяются бронходилататоры короткого действия, «по требованию». При среднетяжелом, тяжелом и крайне тяжелом течении заболевания приоритетным является длительное и регулярное лечение бронхолитиками, что снижает темпы прогрессирования бронхиальной обструкции (уровень доказательности А). Наиболее эффективна комбинация бронхолитиков с различным механизмом действия, т.к. усиливается бронхолитический эффект и снижается риск побочных эффектов в сравнении с повышением дозы одного из препаратов (уровень доказательности А).
м-Холинолитики занимают особое место среди бронходилататоров, обусловленное ролью, парасимпатической (холинергической) вегетативной нервной системы в развитии обратимого компонента бронхиальной обструкции. Назначение антихолинергических препаратов (АХП) целесообразно при любой степени тяжести заболевания. Наиболее известным из АХП короткого действия является ипратропия бромид, который обычно назначается по 40 мкг (2 дозы) 4 раза в день (уровень доказательности В). Благодаря незначительной абсорбции через слизистую оболочку бронхов, ипратропия бромид практически не вызывает системных побочных эффектов, что позволяет широко применять его у пациентов с сердечно-сосудистыми заболеваниями. АХП не оказывают отрицательного влияния на секрецию бронхиальной слизи и процессы мукоцилиарного транспорта. м-Холинолитики короткого действия обладают более продолжительным бронхолитическим эффектом по сравнению с бета2-агонистами короткого действия (уровень доказательности А).
Отличительная особенность бета2-агонистов короткого действия (сальбутамол, фенотерол) — быстрота действия на бронхиальную обструкцию. Причем, бронходилатирующий эффект тем выше, чем более выражено поражение дистальных бронхов. Больные в течение нескольких минут ощущают улучшение дыхания и в терапии «по требованию» (при легком течении ХОБЛ — I стадия) нередко отдают им предпочтение. Однако регулярное применение бета2-агонистов короткого действия в качестве монотерапии ХОБЛ не рекомендуется (уровень доказательности А). Кроме того, бета2-агонисты короткого действия необходимо с осторожностью применять у пожилых больных при сопутствующей патологии сердца (при ИБС и артериальной гипертензии), т.к. эти препараты, особенно в сочетании с диуретиками, могут вызывать транзиторную гипокалиемию, и, как следствие, нарушение сердечного ритма.
Во многих исследованиях показано, что длительное применение ипратропия бромида более эффективно для лечения ХОБЛ, чем длительная монотерапия бета2-агонистами короткого действия (уровень доказательности А). Вместе с тем, применение ипратропия бромида в комбинации с бета2-агонистами короткого действия имеет ряд преимуществ, в том числе уменьшение частоты обострений, и тем самым снижение стоимости лечения.
Регулярное лечение бронхолитиками длительного действия (тиотропия бромид, салметерол, формотерол) рекомендовано при среднетяжелом, тяжелом и крайне тяжелом течении ХОБЛ (уровень доказательности А). Они более эффективны и удобны в применении, чем бронхолитики короткого действия, но лечение ими более дорогое (уровень доказательности А). В связи с этим больным и при тяжелом течении ХОБЛ могут назначаться короткодействующие бронхорасширяющие препараты в различных комбинациях (см. табл. 1).
Таблица 1
Выбор бронходилататоров в зависимости от степени тяжести ХОБЛ
Стадия I (легкая)
| Стадия II (среднетяжелая) | Стадия III (тяжелая) | Стадия IV (крайне тяжелая) | |
| Ингаляционные бронходилататоры короткого действия — по необходимости | |||
| Регулярное лечение не показано | Регулярный прием м-холинолитиков короткого действия (ипратропия бромид) или | ||
| регулярный прием м-холинолитиков длительного действия (тиотропия бромид) или | |||
| регулярный прием бета2-агонистов длительного действия (салметерол, формотерол) или | |||
| регулярный прием м-холинолитиков короткого или длительного действия + ингаляционные бета2-агонисты короткого (фенотерол, сальбутамол) или длительного действия или | |||
| регулярный прием м-холинолитиков длительного действия + теофиллин длительного действия или | |||
| ингаляционные бета2-агонисты длительного действия + теофиллин длительного действия или | |||
| регулярный прием м-холинолитиков короткого или длительного действия + ингаляционные бета2-агонисты короткого или длительного действия | |||
Ипратропия бромид назначают по 40 мкг (2 дозы) 4 раза в сутки, тиотропия бромид — 1 раз в сутки в дозе 18 мкг через «HandiHaler», сальбутамол — по 100–200 мкг до 4 раз в сутки, фенотерол — по 100–200 мкг до 4 раз в сутки, сальметерол — по 25–50 мкг 2 раза в сутки, формотерол 4,5–12 мкг 2 раза в сутки. При применении ингаляционных короткодействующих бронходилататоров предпочтение отдается бесфреоновым лекарственным формам.
Представителем новой генерации АХП является тиотропия бромид — препарат продолжительного действия, бронходилатирующий эффект которого сохраняется в течение 24 часов (уровень доказательности А), что делает возможным применение этого препарата 1 раз в сутки. Низкая частота побочных эффектов (сухость во рту и др.) свидетельствует о достаточной безопасности использования этого препарата при ХОБЛ. Первые исследования показали, что тиотропия бромид не только значительно улучшает показатели легочных объемов и пиковой скорости выдоха у больных ХОБЛ, но и уменьшает частоту обострений при длительном применении.
По холиноблокирующему действию тиотропия бромид, ингалируемый больными ХОБЛ с помощью дозированного порошкового ингалятора «HandiHaler», примерно в 10 раз превосходит ипратропия бромид.
Результаты контролируемых 12-месячных исследований показали достоверное превосходство тиотропия бромида над ипратропия бромидом по влиянию:
- на показатели бронхиальной проходимости;
- выраженность одышки;
- потребность в короткодействующих бронходилататорах;
- частоту и тяжесть обострений.
Для регулярного применения в терапии ХОБЛ рекомендуются и бета2-агонисты длительного действия (салметерол, формотерол). Они, независимо от изменений показателей бронхиальной проходимости, могут улучшать клинические симптомы и качество жизни больных, уменьшать число обострений (уровень доказательности В). Салметерол улучшает состояние больных при использовании в дозе 50 мкг дважды в день (уровень доказательности В). Формотерол, как и салметерол, действует 12 часов без потери эффективности (уровень доказательности А), но действие формотерола развивается быстрее (через 5–7 мин), чем у салметерола (через 30–45 мин).
Длительно действующие бета2-агонисты, помимо бронхорасширяющего эффекта, проявляют и другие положительные качества при лечении больных ХОБЛ:
- снижают гиперинфляцию легких;
- активизируют мукоцилиарный транспорт;
- защищают клетки слизистой оболочки дыхательных путей;
- проявляют антинейтрофильную активность.
Лечение комбинацией ингаляционного бета2-агониста (быстродействующего или длительно действующего) и АХП улучшает бронхиальную проходимость в большей степени, чем монотерапия любым из этих препаратов (уровень доказательности А).
Метилксантины (теофиллин) при недостаточной эффективности АХП и бета2-агонистов могут быть добавлены к регулярной ингаляционной бронхолитической терапии при более тяжелом течении ХОБЛ (уровень доказательности В). Все исследования, показавшие эффективность теофиллина при ХОБЛ, касаются препаратов пролонгированного действия. Применение пролонгированных форм теофиллина может быть показано при ночных симптомах болезни. Бронходилатирующий эффект теофиллина уступает таковому бета2-агонистов и АХП, но прием его внутрь (пролонгированные формы) или парентеральное введение (ингаляционно метилксантины не назначаются) вызывает ряд дополнительных эффектов: уменьшение легочной гипертензии, усиление диуреза, стимуляция центральной нервной системы, улучшение тонуса дыхательных мышц, которые могут оказаться полезными у ряда больных.
При лечении ХОБЛ теофиллин может оказывать положительное действие, однако в связи с его потенциальными побочными эффектами более предпочтительны ингаляционные бронходилататоры. В настоящее время теофиллин относится к препаратам второго ряда, т.е. назначается после АХП и бета2-агонистов или их комбинаций, либо тем больным, которые не могут пользоваться ингаляционными средствами доставки.
В реальной жизни, выбор между АХП, бета2-агонистами, теофиллином или их комбинацией зависит во многом от доступности препаратов и индивидуального ответа на лечение в виде купирования симптомов и отсутствия побочных эффектов.
Ингаляционные глюкокортикоиды (ИГК) назначаются в дополнение к бронхолитической терапии пациентам, с клиническими симптомами заболевания, значением ОФВ1<50% от должного (тяжелое теение ХОБЛ — стадия III и крайне тяжелое течение ХОБЛ — стадия IV) и повторяющимися обострениями (3 раза и более за последние три года) (уровень доказательности А). Предпочтительно применение ИГК длительного действия — флутиказона или будесонида. Эффективность лечения оценивается через 6–12 недель применения ИГК.
Увеличивает эффективность кортикостероидной терапии комбинация с бета2-агонистами длительного действия (эффект превосходит результаты раздельного применения). Такая комбинация демонстрирует синергизм действия лекарственных препаратов при воздействии на различные звенья патогенеза ХОБЛ: бронхиальную обструкцию, воспаление и структурные изменения дыхательных путей, мукоцилиарную дисфункцию. Комбинация бета2-агонистов длительного действия и ИГК (салметерол/флутиказон и формотерол/будесонид) обусловливает более выигрышное соотношение «риск/польза» в сравнении с отдельными компонентами.
Длительное лечение системными глюкокортикоидами не рекомендуется в связи с неблагоприятным соотношением эффективности и риска нежелательных явлений (уровень доказательности А).
Муколитические (мукорегуляторы, мукокинетики) и отхаркивающие препараты показаны очень ограниченному контингенту больных ХОБЛ стабильного течения при наличии вязкой мокроты и существенно не влияют на течение заболевания.
Для профилактики обострения ХОБЛ представляется перспективным длительное применение муколитика ацетилцистеина (желательно — 600 мг — в блистере), обладающего одновременно и антиоксидантной активностью. Прием ацетилцистеина в течение 3–6 месяцев в дозе 600 мг/сутки сопровождается достоверным уменьшением частоты и продолжительности обострений ХОБЛ.
Применение антибактериальных средств с профилактической целью у больных ХОБЛ не должно являться повседневной практикой, т.к. по результатам современных исследований антибиотикопрофилактика обострений ХОБЛ обладает низкой, но статистически достоверной эффективностью, проявляющейся в уменьшении длительности обострений заболевания. Однако существует риск возникновения нежелательных лекарственных явлений у пациентов и развития устойчивости возбудителей.
С целью профилактики обострения ХОБЛ во время эпидемических вспышек гриппа рекомендуются вакцины, содержащие убитые или инактивированные вирусы. Вакцины назначаются больным однократно, в октябре — первой половине ноября или дважды (осенью и зимой) ежегодно (уровень доказательности А). Гриппозная вакцина на 50% способна уменьшить тяжесть течения и смертность у больных ХОБЛ. Применяется также пневмококковая вакцина, содержащая 23 вирулентных серотипа, но данные о ее эффективности при ХОБЛ недостаточны (уровень доказательности В).
Немедикаментозное лечение при стабильном течении ХОБЛ включает кислородотерапию. Коррекция гипоксемии с помощью кислорода — наиболее патофизиологически обоснованный метод терапии дыхательной недостаточности. Больным с хронической дыхательной недостаточностью показана постоянная многочасовая малопоточная (более 15 часов в сутки) кислородотерапия. Длительная кислородотерапия на сегодняшний день является единственным методом терапии, способным снизить летальность больных с крайне тяжелой стадией ХОБЛ (уровень доказательности А).
Для пациентов с ХОБЛ на всех стадиях течения процесса эффективны физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие одышку и усталость. Физические тренировки обязательно включают упражнения на развитие силы и выносливости нижних конечностей (дозированная ходьба, велоэргометр). Кроме того, они могут включать упражнения, повышающие силу мышц верхнего плечевого пояса (ручной эргометр, гантели).
Физические упражнения являются основной составляющей легочной реабилитации. Помимо физических тренировок к реабилитационным мероприятиям относятся: психосоциальная поддержка, образовательные программы, питательная поддержка. Одной из задач реабилитации является выявление и коррекция причин нарушений питательного статуса у больных ХОБЛ. Наиболее рациональный режим питания — частый прием небольших порций богатой белками пищи. Оптимальным способом коррекции дефицита индекса массы тела является сочетание дополнительного питания с физическими тренировками, обладающими неспецифическим анаболическим эффектом. Положительный эффект реабилитационных программ достигается также путем психосоциальных вмешательств.
Абсолютных противопоказаний к легочной реабилитации не существует. Идеальными кандидатами для включения в реабилитационные программы являются пациенты со среднетяжелым и тяжелым течением ХОБЛ, т.е. больные, у которых болезнь накладывает серьезные ограничения на привычный уровень функциональной активности.
В последние годы появились сообщения об использовании методов хирургического лечения у больных ХОБЛ тяжелого течения. Применяется оперативная коррекция легочных объемов методом буллэктомии, что приводит к снижению одышки и улучшению легочной функции. Однако этот метод является паллиативной хирургической процедурой с неподтвержденной эффективностью. Наиболее радикальным хирургическим методом является трансплантация легкого у тщательно отобранных больных с очень тяжелым течением ХОБЛ. Критерием отбора считается ОФВ1<35% от должной величины, pО2<55–60 мм рт. ст., pСО2 >50 мм рт.ст. и наличие признаков вторичной легочной гипертензии.
Лечение ХОБЛ при обострении
К первичным причинам обострения ХОБЛ относятся трахеобронхиальные инфекции (чаще вирусной этиологии) и экспозиция аэрополютантов.
К числу т.н. вторичных причин обострения ХОБЛ относят: тромбоэмболию ветвей легочной артерии, пневмоторакс, пневмонию, травму грудной клетки, назначение бета-адреноблокаторов и других лекарственных средств, сердечную недостаточность, нарушения ритма сердца и др.
Все обострения следует рассматривать как фактор прогрессирования ХОБЛ, в связи с чем рекомендуется более интенсивная терапия. В первую очередь это относится к бронхолитической терапии: увеличивают дозы препаратов и модифицируют способы их доставки (предпочтение отдается небулайзерной терапии). С этой целью используются специальные растворы бронхолитических препаратов — ипратропия бромида, фенотерола, сальбутамола или комбинации ипратропия бромида с фенотеролом.
В зависимости от тяжести течения и степени обострения ХОБЛ лечение может проводиться как амбулаторно (легкое обострение или среднетяжелое обострение у больных с легким течением ХОБЛ), так и в стационарных условиях.
В качестве бронхолитиков при обострении ХОБЛ тяжелого течения рекомендуется назначение небулизированных растворов бета2-агонистов короткого действия (уровень доказательности А). Режим больших доз бронхолитиков способен принести существенный положительный эффект при острой дыхательной недостаточности.
При лечении тяжелых больных с наличием полиорганной патологии, тахикардии, гипоксемии возрастает роль АХП препаратов. Ипратропия бромид назначается как в качестве монотерапии, так и в сочетании с бета2-агонистами.
Общепринятый режим дозирования ингаляционных бронхолитиков при обострении ХОБЛ приведен в таблице 2.
Таблица 2
Режимы дозирования ингаляционных бронхолитиков при обострении ХОБЛ
Лекарственные средства
| Терапия в период обострения | Поддерживающая терапия | |||
| Дозированный аэрозольный ингалятор | Небулайзер | Дозированный аэрозольный ингалятор | Небулайзер | |
| Сальбутамол | 2–4 вдоха каждые 20–30 мин в течение первого часа, далее — каждые 1–4 ч «по требованию» | 2,5–5 мг каждые 20–30 мин в течение первого часа, далее — 2,5–10 мг каждые 1–4 ч «по требованию» | 1–2 вдоха каждые 4–6 ч | 2,5–5 мг каждые 6–8 ч |
| Фенотерол | 2–4 вдоха каждые 30 мин в течение первого часа, далее — каждые 1–4 ч «по требованию» | 0,5–1 мг каждые 20–30 мин в течение первого часа, далее — 0,5–1 мг каждые 1–4 ч «по требованию» | 1–2 вдоха каждые 4–6 ч | 0,5–1 мг каждые 6 ч |
| Ипратропия бромид | 2–4 вдоха дополнительно к ингаляциям сальбутамола или фенотерола | 0,5 мг дополнительно к ингаляциям сальбутамола или фенотерола | 2–4 вдоха каждые 6 ч | 0,5 мг каждые 6–8 ч |
| Фенотерол/ипратропия бромид | 2–4 ингаляции каждые 30 мин, далее — каждые 1–4 ч «по требованию» | 1–2 мл каждые 30 мин в течение первого часа (максимальная разрешенная доза — 4 мл), далее — 1,5–2 мл каждые 1–4 ч «по требованию» | 2 ингаляции 3–4 раза в сутки | 2 мл каждые 6–8 ч в сутки |
Назначению любых других бронхолитиков или их лекарственных форм (ксантины, бронхолитики для внутривенного введения) должно предшествовать применение максимальных доз этих лекарственных средств, назначаемых через небулайзер или спейсер.
Преимуществами ингаляций через небулайзер являются:
- отсутствие необходимости координации вдоха с ингаляцией;
- простота выполнения техники ингаляции для пожилых и тяжелых больных;
- возможность введения высокой дозы лекарственного вещества;
- возможность включения небулайзера в контур подачи кислорода или контур ИВЛ;
- отсутствие фреона и других пропелентов;
- удобство применения.
Ввиду многообразия нежелательных явлений теофиллина его применение требует осторожности. В то же время при невозможности, по разным причинам, использования ингаляционных форм лекарственных средств, а также при недостаточно эффективном применении других бронхолитиков и глюкокортикоидов возможно назначение препаратов теофиллина. Применение теофиллина при обострениях ХОБЛ дискутируется, так как в контролируемых исследованиях эффективность теофиллина у больных с обострением ХОБЛ оказалась недостаточно высокой, а в ряде случаев лечение сопровождалось такими нежелательными реакциями, как гипоксемия. Высокий риск нежелательных побочных реакций обусловливает необходимость измерения концентрации препарата в крови, что в практике врача представляется весьма затруднительным.
Для купирования обострения наряду с бронхолитической терапией применяют антибиотики, глюкокортикоиды, и в условиях стационара — контролируемую оксигенотерапию и неинвазивную вентиляцию легких.
Глюкокортикоиды. При обострении ХОБЛ, сопровождающемся снижением ОФВ1<50% от должного, используют глюкокортикоиды параллельно с бронхолитической терапией. Предпочтение отдают системным глюкокортикоидам: например, назначают по 30–40 мг преднизолонав течение 10-14 дней с последующим переводом на ингаляционный путь введения.
Терапия системными глюкокортикоидами (внутрь или парентерально) способствует более быстрому увеличению ОФВ1, уменьшению одышки, улучшению оксигенации артериальной крови, укорочению сроков госпитализации (уровень доказательности А). Назначать их следует как можно раньше, еще при поступлении в приемное отделение. Пероральное или внутривенное введение глюкокортикоидов при обострениях ХОБЛ на госпитальном этапе осуществляется параллельно с бронхолитической терапией (по показаниям в комбинации с антибиотиками и оксигенотерапией). Рекомендуемая дозировка окончательно не определена, однако с учетом серьезного риска развития нежелательных явлений при высокодозной стероидной терапии, приемлемым компромиссом между эффективностью и безопасностью следует признать прием 30–40 мг преднизолона на протяжении 10–14 дней (уровень доказательности D). Дальнейшее продолжение приема внутрь не приводит к повышению эффективности, но повышает риск развития нежелательных явлений.
Антибактериальные средства показаны при усилении одышки, увеличении объема мокроты и ее гнойном характере. В большинстве случаев при обострениях ХОБЛ антибиотики можно назначать внутрь. Продолжительность антибактериальной терапии — от 7 до 14 дней (см. табл. 3).
Таблица 3
Антибактериальная терапия обострения ХОБЛ
Характеристика обострения/симптомы
| Основные возбудители | Антибактериальная терапия | ||
| Препараты выбора | Альтернативные препараты | ||
| Простое (неосложненное) обострение ХОБЛ | |||
| Усиление одышки, увеличение объема и гнойной мокроты | H. influenzae; H. parainfluezae; S. pneumoniae; M. catarrhalis Возможна резистентность к бета-лактамам | Амоксициллин | Амоксициллина клавуланат. Респираторные фторхтнолоны (левофлоксацин, моксифлоксацин) или «новые» макролиды (азитромицин, кларитромицин), цефуроксима аксетил |
| Осложненное обострение ХОБЛ | |||
| Усиление одышки, увеличение объема и содержания гноя в мокроте. Частые обострения (более 4 в год). Возраст >65 лет. ОФВ1<50% | H. influenzae; H. parainfluezae; S. pneumoniae; M. catarrhalis Enterobacteriaceae. Вероятна резистентность к бета-лактамам | Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) или амоксициллина клавуланат, ципрофлоксацин, цефалоспорины II–III поколения, в т.ч. с синегнойной активностью | |
При неосложненном обострении препаратом выбора является амоксициллин (в качестве альтернативы могут использоваться респираторные фторхинолоны или амоксициллин/клавуланат, а также «новые» макролиды — азитромицин, кларитромицин). При осложненных обострениях препаратами выбора являются респираторные фторхинолоны (левофлоксацин, моксифлоксацин) или цефалоспорины II–III поколения, в том числе с антисинегнойной активностью.
Показаниями для парентерального применения антибиотиков являются:
- отсутствие пероральной формы препарата;
- нарушения со стороны желудочно-кишечного тракта;
- тяжелое обострение заболевания;
- ИВЛ;
- низкий комплайенс с больным.
Оксигенотерапия является одним из ключевых направлений комплексного лечения больных с обострением ХОБЛ в условиях стационара. Адекватный уровень оксигенации, а именно pО2>8,0 кПа (более 60 мм рт. ст.) или pCO2>90%, как правило, быстро достигается при неосложненных обострениях ХОБЛ. После начала оксигенотерапии через назальные катетеры (скорость потока — 1–2 л/мин) или маску Вентури (содержание кислорода во вдыхаемой кислородно-воздушной смеси 24–28%) газовый состав крови должен контролироваться через 30–45 мин (адекватность оксигенации, исключение ацидоза, гиперкапнии).
Вспомогательная ИВЛ. Если после 30–45-минутной ингаляции кислорода больному с острой дыхательной недостаточностью эффективность оксигенотерапии минимальна или отсутствует, следует принимать решение о вспомогательной вентиляции легких. В последнее время особое внимание уделяется неинвазивной вентиляции легких с положительным давлением. Эффективность этого метода лечения дыхательной недостаточности достигает 80–85% и сопровождается нормализацией газового состава артериальной крови, уменьшением одышки, и, что более важно, снижением летальности больных, снижением числа инвазивных процедур и связанных с ними инфекционных осложнений, а также снижением длительности госпитального периода лечения (уровень доказательности А).
В тех случаях, когда у больного, переносящего тяжелое обострение ХОБЛ, неинвазивная вентиляция легких оказывается неэффективной (или недоступной), показано проведение инвазивной вентиляции легких.
Принципиальная схема терапии обострения ХОБЛ приведена ниже на рисунке.
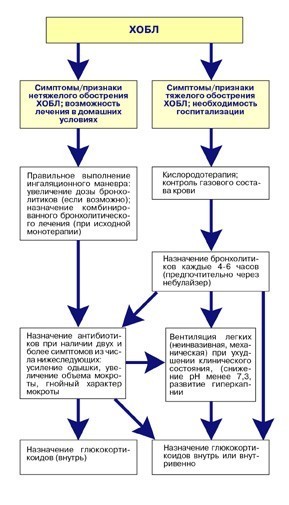
Рисунок. Принципиальная схема терапии обострения ХОБЛ
К большому сожалению, больные ХОБЛ обращаются за медицинской помощью, как правило, на поздних стадиях заболевания, когда у них уже имеется дыхательная недостаточность или развивается легочное сердце. На этой стадии болезни лечение крайне затруднительно и не дает ожидаемого эффекта. В связи с вышеизложенным чрезвычайно актуальным остается ранняя диагностика ХОБЛ и своевременная реализация разработанной программы лечения.




